1. Sinais de relações pouco saudáveis
2. O papel dos profissionais de saúde na identificação da violência doméstica
3. Impacto da violência doméstica
4. Excursus: Pessoas como testemunhas de violência doméstica
5. Indicadores gerais de violência doméstica em adultos
Destaque em Ginecologia/obstetrícia, Cirurgia e Pediatria
6. Ginecologia/obstetrícia – Indicadores frequentes
7. Cirurgia: Serviço de urgência – Indicadores frequentes
8. Pediatria – Indicadores frequentes
Destaque em Medicina dentária: Identificação de vítimas de violência doméstica
9. Odontologia
Fontes
Grupo-alvo
Este módulo oferece materiais educativos e ferramentas pedagógicas para profissionais que dão formação aos profissionais de saúde que trabalham com indivíduos afectados pela violência doméstica (VD) na sua prática diária. Destina-se exclusivamente a profissionais deste sector e não foi concebido para pessoas que sofrem de violência doméstica ou para as pessoas do seu ambiente social imediato.
Breve descrição do Módulo 2
O módulo 2 fornece uma visão geral dos principais indicadores de violência doméstica (VD), incluindo sinais comportamentais, físicos e emocionais. Este módulo descreve ainda as vastas consequências para a saúde e inclui um breve excursus sobre o impacto da VD nas testemunhas.
São apresentados indicadores especializados para o reconhecimento e apoio às vítimas, com destaque para a ginecologia/obstetrícia, o serviço de urgência (cirurgia), a pediatria e a medicina dentária.
Os objectivos que os formadores podem atingir com os materiais do Módulo 2 são os seguintes:
+ Ajudar os formandos a compreender e analisar as consequências multifacetadas da violência doméstica nas vítimas, famílias e comunidades, incluindo os impactos físicos, psicológicos e sociais.
+ Apoiar os formandos na aquisição de competências para reconhecer potenciais “sinais de alerta” de VD, por meio da análise de indicadores comportamentais, físicas e emocionais.
+ Reforçar a sensibilização dos formandos sobre o impacto emocional e psicológico da exposição à violência doméstica, com especial atenção nas crianças, e sobre a necessidade de criar ambientes seguros para a família.
+ Sensibilizar os formandos para o papel e a responsabilidade do sector da saúde na identificação e apoio às vítimas de violência doméstica, com foco nas especialidades chave como a ginecologia/obstetrícia, as urgências (cirurgia), a pediatria e a medicina dentária.
+ Facilitar a aquisição de competências pelos formandos para identificar os indicadores de VD específicos de diferentes contextos clínicos.
1. Sinais de relações pouco saudáveis
Algumas relações, em vez de melhorar o nosso bem-estar, podem ter um impacto negativo no mesmo. Algumas podem atingir o nível de toxicidade, pelo que é fundamental saber identificar os sinais de alerta.
Estes sinais de alerta, frequentemente designados por “red flags” (sinais de alerta), servem como indicadores de um comportamento pouco saudável ou manipulador. Nem sempre são reconhecíveis à primeira, o que os torna tão perigosos.
A toxicidade pode estar presente em todas as formas de relações íntimas, por exemplo, entre amigos, no trabalho com colegas, entre membros da família ou em parcerias românticas.1
2. O papel dos profissionais de saúde na identificação da violência doméstica
“Como profissional de saúde, será o primeiro e único contacto para muitas vítimas.”
As vítimas podem nem sempre estar disponíveis ou querer denunciar a violência doméstica à polícia ou falar com um conselheiro de uma ONG, e o contexto obscuro relacionado com a violência doméstica (VD) é bastante elevado. Mas as vítimas, quando precisam definitivamente de ajuda devido a lesões ou a consequências de saúde a longo prazo que requerem tratamento médico, terão finalmente de consultar um médico.2
Além disso, devido a visitas ao médico não relacionadas com a violência doméstica (por exemplo, consultas de controlo no dentista, controlo da diabetes, rastreio do cancro da pele), as vítimas têm consultas médicas com mais frequência e, nessa altura, o médico/dentista pode detectar sinais de violência doméstica, embora tal não tenha sido pretendido pelas vítimas.3
Consequentemente, os profissionais de saúde são muitas vezes os primeiros, para além dos amigos e da família, que ouvem falar da presença de violência doméstica ou são os primeiros a reconhecer os indicadores e sintomas que apontam para a violência doméstica.4
Fontes: WHO, 2020
“Frequentemente, as vítimas não falam sobre a violência que experienciam”
Par mais informações consulte o Módulo 1: the wheel of power.
Os acontecimentos traumáticos como o abuso sexual, a violência doméstica, o abuso de idosos e o trauma de combate têm efeitos físicos e psicológicos duradouros, afectando a forma como os doentes abordam os cuidados de saúde e as medidas preventivas. Os cuidados informados sobre o trauma mudam o enfoque de “O que se passa consigo?” para “O que lhe aconteceu?”
No Módulo 3 serão encontradas mais informações sobre o processo de comunicação.
3. Impacto da violência doméstica
“Sofrer violência ou abuso por parte de um parceiro íntimo aumenta o risco de desenvolver um distúrbio de saúde mental quase triplica e o risco de desenvolver uma doença física crónica quase duplica.”5
Cada vítima é diferente e o impacto individual e cumulativo de cada acto de violência depende de uma complexidade de factores. Embora cada indivíduo sinta e viva a violência doméstica de forma única, há muitas consequências transversais e comuns de viver num ambiente de violência e/ou de medo. Muitas vezes, os efeitos físicos, emocionais, psicológicos, financeiros e outros, a curto e a longo prazo, são bastante semelhantes.
É importante compreender os efeitos da violência doméstica nas vítimas, porque esses efeitos são responsáveis por muitos indicadores que elas nos apresentam.
Note-se que as listas representam apenas uma selecção, não sendo por isso exaustivas:
Estudo de caso – Clínica geral
Sabrina é contabilista, tem 30 anos e é casada com um trabalhador da construção civil há 8 anos. Fala ao seu médico de família sobre o seu baixo nível de energia e as dores de cabeça que a afectam há mais de um ano. As dores de cabeça agravaram-se no último mês, afectando-a sobretudo ao fim do dia e fazendo-a sentir-se desesperada e em baixo.
Tem dificuldade em dormir e mencionar sentir dores em todo o corpo. No último ano, foi a vários médicos, mas não encontrou nada que a pudesse ajudar. Fez análises ao sangue, receitaram-lhe analgésicos, aconselharam-na a fazer mais exercício e a mudar a sua alimentação. Diz ao médico que precisa desesperadamente que lhe façam alguma coisa hoje, pois o marido está a ficar impaciente com a falta de resultados.
Tarefa para reflexão
(1) Reflectir sobre a importância de rastrear rotineiramente os doentes para detectar a violência doméstica, mesmo quando apresentam sintomas aparentemente não relacionados.
Impacto da violência doméstica numa criança (testemunho ou experiência)
“As maiores vítimas de violência doméstica são as mais pequenas.”6
“A forma como o abuso e/ou negligência na infância é recordado e processado tem um impacto maior na saúde mental posterior do que a própria experiência”9
“As pessoas que viveram experiências desafiantes ou traumáticas na infância têm maior probabilidade de apresentar deficiências físicas e cognitivas na velhice.”(10 Na tabela seguinte, encontrará mais exemplos do impacto a curto e a longo prazo da violência doméstica numa criança que viveu ou testemunhou uma situação de violência doméstica:
- As crianças que sofreram violência e têm problemas de saúde mental (por exemplo, sintomas psicossomáticos, depressão ou tendências suicidas) têm maior propensão para abuso de substâncias, gravidez juvenil e comportamento criminoso.16
- As crianças podem aprender que é aceitável exercer controlo ou aliviar o stress recorrendo à violência, ou que a violência parece estar ligada a expressões de intimidade e afecto. Este facto pode ter um forte impacto negativo sobre as crianças em situações sociais e nas relações ao longo da infância e mais tarde na vida.
- As crianças podem também ter de lidar com o facto de ficarem temporariamente sem abrigo, de mudarem de local e de escola, de perderem amigos, animais de estimação e bens pessoais, de serem continuamente assediadas pelo agressor e de sofrerem o stress de estabelecer novas relações.
Estudo de caso: impacto a longo prazo da violência doméstica
Quando Elyse, uma enfermeira de 28 anos, desenvolveu sintomas debilitantes de intestino irritável (SII), foi a um novo médico de família (cuidados primários). Em resposta às perguntas pormenorizadas do médico no âmbito da sua avaliação inicial, Elyse disse-lhe que o trabalho estava bem, mas que estava a ter alguns problemas com o namorado. O sexo era por vezes doloroso, mas ela tentava não o demonstrar. Tinha enxaquecas ocasionais, os seus períodos eram pesados e dolorosos e foi tratada com antidepressivos durante 3 anos nos seus vinte e poucos anos. Na adolescência, bebia em excesso. Só tinha feito um exame de Papanicolau há 8 anos e foi muito doloroso.
Tarefa para reflexão
(1) Quais os sintomas reportados por Elyse ao seu médico?
(2) Porque é que considera que os sintomas indicam uma pessoa que está actualmente ou esteve sob violência doméstica?
Caso adaptado de The Medical Women’s International Association’s Interactive Violence Manual
4. Excursus: Pessoas como testemunhas de violência doméstica

Dado o impacto negativo, a curto e longo prazo, nas pessoas que vivem num ambiente com violência doméstica e dado que a maioria se remete ao silêncio, é fundamental que os prestadores de cuidados e os membros da família, bem como os vizinhos ou colegas de trabalho, que são potenciais testemunhas de violência doméstica, não desviem o olhar.
“O que é que faria?”17
Tarefa para reflexão
(1) Quais são os “sinais de alerta” (“red flags”) apresentados neste vídeo que indicam que se trata de uma relação tóxica em que a violência doméstica está presente e que alguém precisa de ajuda?
(2) O que é que faria?
A cooperação e o consentimento da vítima são os pré-requisitos mais importantes para intervir como testemunha. A intervenção de uma testemunha pode incluir falar com a vítima, ajudar a aceder a serviços de ajuda ou, por exemplo, apoiar a denúncia da violência doméstica à polícia.
Factores que podem inibir ou encorajar a intervenção das testemunhas
Para mais informações sobre os factores decisivos para a intervenção de testemunhas de casos de violência doméstica podem ser consultadas aqui: www.eige.europa.eu/gender-based-violence/eiges-work-gender-based-violence/intimate-partner-violence-and-witness-intervention?lang=sl
5. Indicadores gerais de violência doméstica em adultos
“Muitas vezes não existem indicadores visíveis – por isso, é fundamental
perguntar ao doente sobre a violência doméstica na anamnese.”
Existe uma panóplia de indicadores que servem de “sinais de alerta” de que uma pessoa pode estar a sofrer violência doméstica. Alguns deles são bastante subtis. Deste modo, é importante que os profissionais estejam atentos aos potenciais sinais e respondam de forma adequada. Note-se que nenhum ou todos estes sinais podem estar presentes e ser indicadores de outros problemas. A forma de interacção e o comportamento da vítima podem deixar pistas e ser reveladoras de violência doméstica.
Os profissionais de saúde devem sempre questionar sobre a violência doméstica quando fazem o historial médico do paciente. Para informações mais pormenorizadas sobre comunicação, consulte o Módulo 3.
As vítimas confiam nos profissionais da saúde para ouvir, persistir e inquirir os sobre sinais e pistas. Elas precisam que os profissionais dêem seguimento às conversas em privado, registem os pormenores dos comportamentos, sentimentos e lesões observados e comunicados e os apoiem de acordo com os sistemas da sua organização e as vias locais.
A manifestação dos sintomas de violência doméstica difere de acordo com as diferentes origens culturais das pessoas. É preciso ter consciência da sua própria perspectiva, preconceitos e estereótipos quando ou ao comunicar com uma potencial vítima, uma vez que estes factores podem ter impacto na forma como avalia os seus sintomas. Para mais informações, consulte o Módulo 8.
É necessário ter em atenção que nenhum ou todos estes indicadores podem estar presentes e ser indicadores de outros problemas, mas podem servir como sinais de alerta e motivo de atenção acrescida podendo apontar para uma história de violência doméstica.
Aqui, encontrará uma série de potenciais indicadores de saúde, indicadores psicológicos para adultos e indicadores específicos relativos a grupos vulneráveis. Nos capítulos seguintes, encontrará também indicadores específicos adaptados à ginecologia/obstetrícia, à cirurgia, à pediatria e à medicina dentária.
Para maior clareza, os indicadores estão classificados por cores: Amarelo: Indicadores gerais; Verde: Indicadores comportamentais; Azul: Indicadores psicológicos.
Potenciais indicadores de saúde
- Doenças crónicas, incluindo dores de cabeça, dores musculares, articulares e nas costas18
- Dificuldade em comer/dormir
- Sintomas do foro cardiológico sem evidência de doença cardíaca (palpitações cardíacas, hipertensão arterial, enfarte do miocárdio sem doença obstrutiva)
Potenciais indicadores psicológicos
- Sofrimento emocional, por exemplo, ansiedade, indecisão, confusão e hostilidade19
- Auto-agressão ou tentativas de suicídio20
- Queixas psicossomáticas
- Perturbações do sono e da alimentação (por exemplo, anorexia, bulimia, compulsão alimentar)21
- Depressão/depressão pré-natal22
- Isolamento social/ não ter acesso a transportes ou dinheiro23
- Comportamento submisso/baixa autoestima24
- Medo de contacto físico25
- Abuso de álcool ou drogas26 27
Potenciais indicadores comportamentais
- Recurso frequente a tratamentos médicos em várias instalações
- Mudança constante de médicos28
- Intervalo de tempo desproporcionadamente longo entre a ocorrência da lesão e o tratamento
- Resposta hesitante quando lhe é perguntado o historial médico
- Negação, explicações contraditórias sobre a causa da lesão
- Comportamento super protector do acompanhante, comportamento controlador
- Ausência frequente do trabalho ou dos estudos
- Evasão ou vergonha em relação às lesões
- Ansiedade na presença do parceiro ou de familiares
- Reacções nervosas ao contacto físico/movimentos rápidos e inesperados
- Comportamento facilmente assustadiço
- Chora facilmente quando lhe fazem perguntas
- Reacções extremamente defensivas quando lhe são feitas perguntas específicas
Possíveis indicadores que se aplicam especificamente ao grupo vulnerável dos idosos:
Potenciais indicadores de violência doméstica contra os idosos
- Falta de higiene básica
- Fraldas molhadas
- Falta de ajudas médicas como andarilhos, dentaduras
- Escaras, úlceras de pressão
- O prestador de cuidados fala do idoso como se ele fosse um fardo
Alguns profissionais de saúde receiam que a discussão sobre o suicídio possa despoletar na pessoa em risco, mas, na realidade, falar sobre o suicídio pode reduzir a sua ansiedade e promover a compreensão. Se alguém estiver a pensar ou a planear suicidar-se, ou se tiver um historial recente de auto-mutilação e estiver em extrema angústia ou agitação, não o deixe sozinho. Encaminhe-a imediatamente para um especialista ou para um centro de saúde de emergência
Destaque na ginecologia/obstetrícia, Cirurgia & Pediatria
6. Ginecologia/obstetrícia – Indicadores frequentes
6.1 Ginecologia
Potenciais indicadores de violência sexual
- Lesões nos órgãos genitais, na parte interna das coxas, nos seios, no ânus
- Irritações e vermelhidão na zona genital
- Infecções comuns na zona genital
- Dor na parte inferior do abdómen e/ou na zona pélvica
- Doenças sexualmente transmissíveis
- Hemorragia na zona vaginal ou rectal
- Dor ao urinar ou defecar
- Dor ao sentar-se ou ao caminhar
- Grande medo de exames na zona genital; evitar a realização de exames
- Cólicas fortes na zona vaginal durante os exames ginecológicos
- Problemas sexuais
- Comportamento auto-lesivo
- Gravidez indesejada/aborto (obstetrícia)
- Complicações durante a gravidez (obstetrícia)29
- Miscarriages (obstetrics) 30
6.2 Obstetrícia
“Quando se está numa relação abusiva, há duas condições em que a violência aumenta: quando se sai e quando se está grávida!”31
“O homicídio é a principal causa de morte durante a gravidez e o período pós-parto.”
Lawn RB, Koenen KC. Homicide is a leading cause of death for pregnant women in US. BMJ. 2022(2)
Source: Jamieson, B. (2020). Exposure to Interpersonal Violence During Pregnancy and Its Association With Women’s Prenatal Care Utilization: A Meta-Analytic Review. Trauma, Violence, & Abuse, 21(5), 904–921. https://doi.org/10.1177/1524838018806511
Indicadores durante a gravidez
Os sinais que se seguem são indicadores de violência doméstica durante a gravidez, mas nem todas as mulheres que se sentem ansiosas e/ou nervosas no contexto da gravidez, dos exames médicos e/ou da traumatização durante o parto têm experiências violentas. No entanto, é sempre importante analisar as razões individuais pelas quais uma mulher sofre um trauma durante a gravidez e o parto, e, é importante perguntar às mulheres sobre a violência doméstica. Para mais informações em como comunicar – ver Módulo 3 e sobre avaliação médica – ver Módulo 4.
As parteiras, em particular, têm a oportunidade de observar sinais psicológicos de violência, uma vez que têm um contacto estreito e contínuo com as pacientes durante os cuidados pré-natais e pós-natais, o que, muitas vezes, lhes pode proporcionar uma compreensão mais profunda da dinâmica familiar.
 | Sinais de alerta: · Falta a muitas consultas · Aborto espontâneo ou recusa de visitas domiciliárias de pessoal de saúde ou assistentes sociais · Parceiro pre-potente ou demasiado solícito que está sempre presente · Abuso de substâncias do parceiro ou do doente |
Potenciais indicadores de violência doméstica observados em obstetrícia32
- Lesões físicas/contusões: pernas e/ou zona vaginal da mulher (-> vítima de violência doméstica ou de violação).
- Faltas a consultas e incumprimento de tratamentos.
- Apresentações frequentes em estabelecimentos de saúde ou atraso na procura de tratamento/aconselhamento médico.
- Parceiro pre-potente ou demasiado solícito que está sempre presente.
- Lesões em diferentes fases de cicatrização ou que não se enquadram na explicação dada.
- Gravidez indesejada ou interrupção da gravidez.
- Doenças e infecções sexualmente transmissíveis (DST).
- Disfunção sexual.
- Problemas ginecológicos.
- Ciclo menstrual ou problemas de fertilidade na mulher.33
- Baixo ganho de peso materno.
- Vítima parece evasiva, socialmente retraída e hesitante.34
- Crianças atualmente encaminhadas para outros especialistas por problemas comportamentais/emocionais ou de desenvolvimento.
- História conhecida de abuso na família de origem.
Indicadores relacionados com o comportamento do paciente
- Inquietação, nervosismo, medo e dores (nomeadamente durante o exame vaginal).
- Tentativas e pensamentos suicidas.
- Cuidados pré-natais inadequados/atrasados.
- Visitas frequentes ao hospital ou à clínica, especialmente quando apresenta lesões ou sintomas variados ou inexplicáveis.
- Consumo de substâncias.
- Presença de traumas justificados com uma história confusa e contraditória.
- Preocupações de saúde contínuas e indefinidas e um estado de ansiedade que não pode ser acalmado com garantias de saúde
- Dificuldade em seguir as prescrições médicas e, incapacidade de responder aos tratamentos prescritos
- Faltas a consultas
- Recusa de visitas ao domicílio por parte de assistentes sociais, familiares ou pessoal de aconselhamento pediátrico
Indicadores relacionados com o comportamento do parceiro
- Comportamentos controladores do parceiro: super proteção/fala pela mulher
- O parceiro acompanhante é, por exemplo, nervoso, mal-humorado, agressivo, impetuoso, arrogante, insistente
Potenciais indicadores de violência doméstica após o nascimento
- Depressão pós-parto da mãe
- Morte materna
- Dificuldade em criar laços com o recém-nascido
- Bebés com baixo peso à nascença/lesões/morte
Tarefa reflexão
(1) Reflictam sobre o impacto emocional que os obstetras, ginecologistas e parteiras podem sentir quando lidam com casos de violência doméstica durante a gravidez.
(2) Que estratégias poderão utilizar para lidar com a fadiga da compaixão e manter o seu próprio bem-estar enquanto prestam apoio às vítimas?
Clique em cada termo da ilustração para encontrar algumas citações de pacientes que podem servir como indicação de que a VD pode ocorrer durante a gravidez.
Estudo de caso: Violência durante a gravidez
Mandy era uma paciente de 23 anos, actualmente grávida de 28 semanas. Assisti ao seu parto e tenho sido o seu médico desde então. Conhecia-a muito bem, pois ela tinha asma e passava mais tempo do que o habitual no meu consultório. Também cuidei da mãe, da irmã e da avó.
Ela não se dava bem na escola e andava com a malta da pesada. Embora tivéssemos falado sobre contracepção em visitas anteriores, ela não tomava as suas pílulas anti-concepcionais. Por isso, não foi uma surpresa encontrá-la a apresentar-se no meu consultório para receber cuidados de gravidez. A sua relação era instável, mas, actualmente, vivia com o pai do bebé, um imigrante salvadorenho envolvido no tráfico de droga. A gravidez estava a decorrer sem intercorrências até que um dia Mandy apresentou-se com hematomas na cara e dores abdominais.
Tarefas para reflexão
(1) Quais são os possíveis indicadores que, neste caso, apontam para a presença de violência doméstica na grávida?
(2) Reflicta sobre a forma como a violência doméstica durante a gravidez pode afectar o bem-estar físico e emocional da mãe e do feto em desenvolvimento. Quais são as potenciais complicações e como podem ser tratadas?
Caso adaptado de The Medical Women’s International Association’s Interactive Violence Manual
7. Cirurgia: Serviço de urgência – Indicadores frequentes35 36 37
Os serviços de urgência (SU) são o único local onde as vítimas chegam com sinais visíveis de lesões. Para além das lesões típicas, existem também indicadores subtis, por exemplo, na forma como a vítima e o agressor comunicam.
Potenciais indicadores – adultos
- As vítimas de violência doméstica são submetidas a exames radiológicos com maior frequência, especialmente no caso de traumatismos físicos
- Lesões inexplicáveis ou múltiplas
- Especialmente lesões na cabeça, pescoço e face
- Hematomas de várias idades e fases
- Lesões que não se enquadram na história apresentada
- Marcas de dentadas, queimaduras invulgares
- Lesões em partes do corpo ocultas (incluindo seios, abdómen e/ou genitais), especialmente se estiver grávida
- Lábios gretados
- Dentes arrancados
- Ambiente incómodo/incomum, medo, hierarquia
- O acompanhante responde a todas as perguntas
- A história da lesão não corresponde às lesões
Existem potenciais diferenças na localização das lesões relacionadas com a violência doméstica entre as vítimas do sexo masculino e feminino. Por exemplo, as mulheres são mais frequentemente agredidas no abdómen, sobretudo quando estão grávidas, ou apresentam lesões na parte inferior do peito. As regiões frequentemente feridas – consoante o sexo – estão assinaladas nas ilustrações do corpo feminino ou masculino abaixo.

Corpo masculino
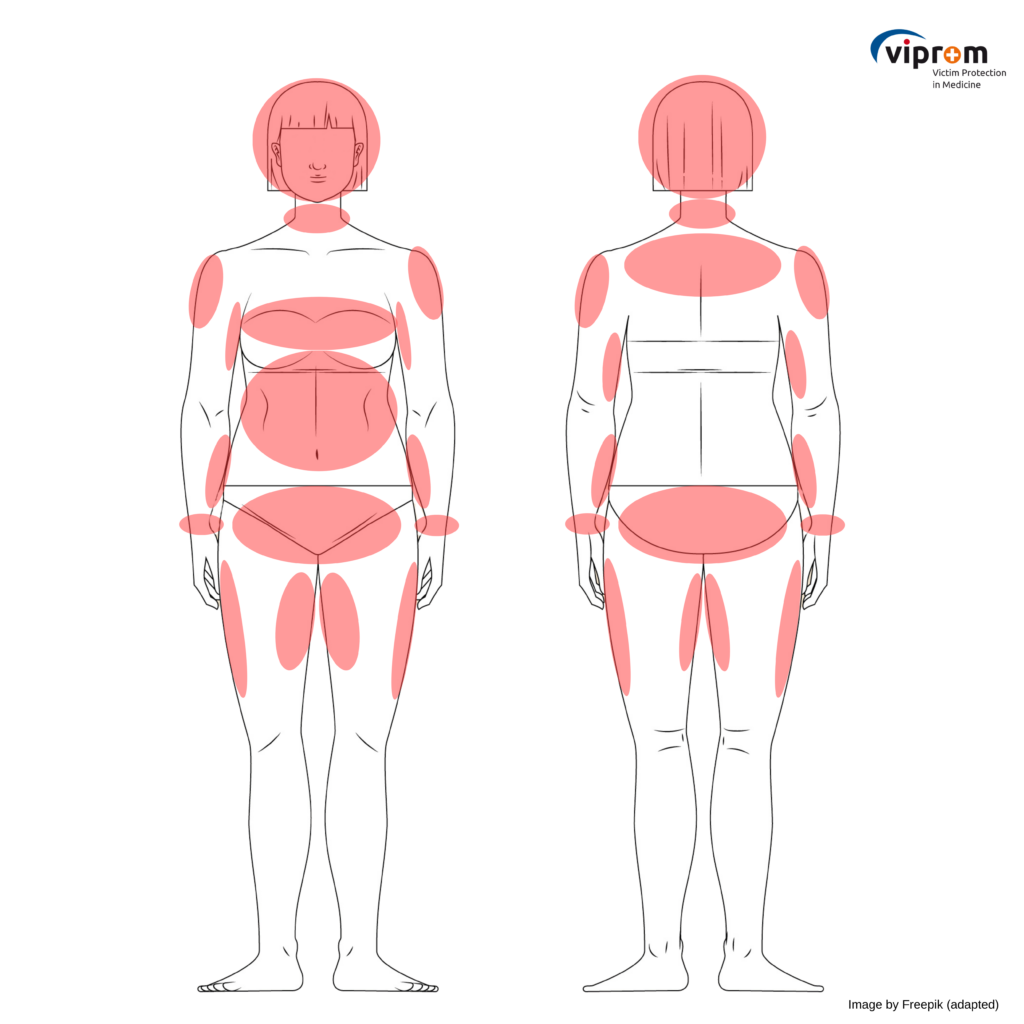
Corpo feminino
Fonte: Freepik
Potenciais indicadores/Lesões – crianças
- A história descrita não é consistente com lesões.
- Lesões invulgares, por exemplo:
- Lesões graves de qualquer tipo.
- Fracturas frequentes.
- Aspecto invulgar (por exemplo, lesões com padrões, como marcas de dentadas).
- Localização invulgar (“protegida”) das lesões (incluindo lábios, dentes, cavidade oral, pálpebras, lóbulos das orelhas, nádegas, órgãos genitais, pontas dos dedos, etc.).
- Lesões não tratadas (antigas).
- Lesões inexplicáveis em crianças que não se deslocam.
- Ferimentos “invulgares” para a idade da criança; as crianças saudáveis não têm nódoas negras. Mesmo as nódoas negras pequenas e irrelevantes do ponto de vista médico indicam um tratamento inadequado da criança.
Atenção: As lesões internas graves (por exemplo, fracturas) podem não corresponder a lesões externas! Sacudir um bebé é perigoso para a vida e não é visível externamente.
Potenciais indicadores de violência doméstica contra os idosos
- Contusões que afectam a parte interna dos braços, a parte interna das coxas, as palmas das mãos, as plantas dos pés, o couro cabeludo, o ouvido, a zona mastoide, as nádegas.
- Contusões múltiplas e agrupadas.
- Abrasões na zona axilar (devido a imobilizações) ou no pulso e tornozelos (devido a ligaduras).
- Lesões na ponte nasal e nas têmporas (devido a golpes com óculos).
- Equimoses periorbitais.
- Lesões orais .
- Padrão invulgar de alopecia.
- Lesões por pressão não tratadas ou úlceras em zonas não lombos sacrais.
- Fracturas não tratadas.
- Fracturas que não envolvam a anca, o úmero ou a vértebra.
- Lesões em diferentes fases de evolução.
- Lesões dos olhos ou do nariz.
- Queimaduras de contacto e escaldões.
- Hemorragia ou hematoma do couro cabeludo.
Estudo de caso: Abuso de idosos
“Uma doente da minha lista há mais de 10 anos, com 87 anos, vivia, após a morte da filha, com o genro numa casa de família isolada. A doente sofria de insuficiência cardíaca e vinha repetidamente ao meu consultório particular com lesões e escoriações nas pernas. “Ela desce as escadas sempre a correr!”, dizia o genro que a acompanhava. O seu comportamento era então pouco cooperante e “estranho”. A doente insistia que era bem tratada por ele e que uma sobrinha com uma enfermeira que vivia perto cuidava dela.”
Tarefas para reflexão
(1) Considere os indicadores apresentados no estudo de caso para comportamentos evidentes e/ou preocupantes do genro. O que é que estes podem indicar e de que forma podem estar relacionados com maus-tratos ou negligência de idosos?
(2) Considere os indicadores apresentados no estudo de caso para comportamentos evidentes e/ou preocupantes do genro. O que é que estes podem indicar e de que forma podem estar relacionados com maus-tratos ou negligência de idosos?
Caso retirado de The Medical Women’s International Association’s Interactive Violence Manual
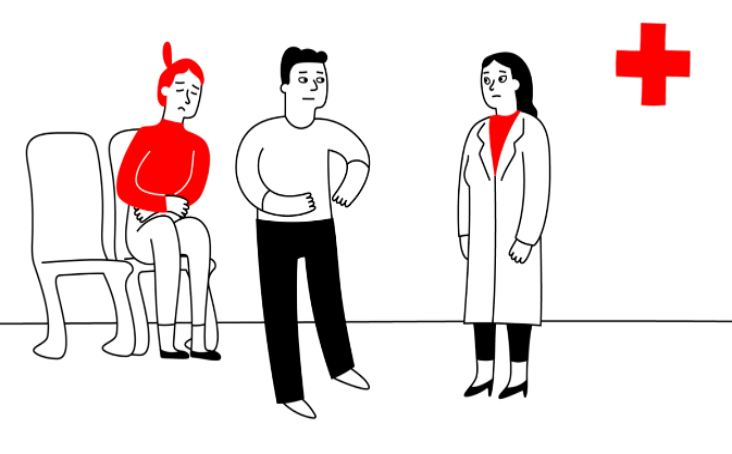
Para reflexão futura: No departamento do serviço de urgência cirúrgica
Contexto:
Júlia tem tido fortes dores abdominais e vai ao serviço de urgência do hospital. David, o seu companheiro, acompanha-a. Júlia e David entram na sala de exames do serviço de urgência. O Dr. Anderson, o médico, cumprimenta-os e diz a Júlia para se sentar. Quando o médico faz algumas perguntas, David responde ou interrompe Júlia quando esta começa a responder.
Tarefa
(1) Lê a descrição do cenário da imagem acima e observa a própria imagem: Que “sinais de alerta” consegue identificar que possam apontar para DV?
Excursus: Resultados radiológicos
A descrição que se segue refere-se sobretudo à violência doméstica contra adultos (por exemplo, parceiros). Um aspecto especial no contexto mais alargado é o abuso de crianças – os resultados radiológicos podem ser decisivos para a sua detecção.
Exemplos de resultados radiológicos que apontam para VD podem ser consultados aqui: www.radiopaedia.org/articles/intimate-partner-violence?lang=us
Lesões comuns detectáveis por imagiologia médica
- Lesões dos órgãos reprodutores (também durante a gravidez, por exemplo, hematoma coriónico).
- Fracturas agudas (especialmente na região facial, por exemplo, fractura do osso nasal, fractura do pavimento orbital; mas também fracturas das extremidades).
- Fracturas subagudas e temporalmente indeterminadas (especialmente da face, extremidades e coluna vertebral).
- Lesões dos tecidos moles (por exemplo, hematoma e laceração).
Avaliação dos achados imagiológicos e do papel da radiologia
- Os resultados radiológicos e os dados de imagiologia contribuem para a documentação da extensão das lesões físicas.
- No entanto, os padrões de lesão dos adultos vítimas de violência doméstica são semelhantes aos de outras causas de lesão.
- O valor preditivo positivo de um exame radiológico isolado para a possível presença de violência doméstica é limitado, mas pode a sua eficácia pode ser melhorada se for considerado o contexto clínico global.
- Este pode incluir padrões de lesão que não correspondem à história clínica, a apresentação de múltiplas lesões de diferentes idades e exames radiológicos frequentes no passado.
- A visão complementar do radiologista sobre o caso e a situação um pouco mais calma aquando da preparação e comunicação dos resultados dos exames (em comparação com a sala de emergência) podem assim facilitar a deteção de violência doméstica.
8. Pediatria – Indicadores frequentes
“Uma mudança constante e deliberada de pediatras é um possível indicador de VD e pode levar a que crianças e adolescentes vulneráveis e afectados sejam reconhecidos demasiado tarde”38
Aqui, é possível encontrar uma listafem de possºiveis indicadores de violência doméstica em crianças.39
Potenciais indicadores de violência doméstica
- Ganho de peso lento (em bebés).
- Resultados de exame visíveis ou outros indícios de negligência.
- Falta de cuidados médicos ou cuidados médicos inadequados para doenças.
- Mau estado de conservação da criança.
- Mau estado nutricional da criança ou obesidade extrema.
- Vestuário inadequado, por exemplo, usar roupas de manga comprida e calças no tempo quente.
- Dificuldade em comer/dormir.
- Queixas físicas.
- Perturbações alimentares (incluindo problemas de amamentação).
Potenciais indicadores psciológicos de violência doméstica
- Comportamento e linguagem agressivos, lutas constantes com os colegas
- Passividade, submissão
- Aparência nervosa e retraída
- Dificuldade de adaptação à mudança
- Comportamento regressivo em crianças pequenas
- Perturbações do desenvolvimento da fala
- Doenças psicossomáticas
- Inquietação e problemas de concentração
- Comportamento dependente, triste ou reservado
- Urinar na cama
- Comportamentos de “actuação”, por exemplo, maus tratos a animais(3)
- Diminuição notória do rendimento escolar
- Faltas inexplicáveis à escola
- Superproteção ou medo de deixar a mãe ou o pai
- Roubo e isolamento social
- Comportamento sexualmente abusivo
- Sentimentos de inutilidade
- Transitoriedade
- Falta de limites pessoais
- Depressão, ansiedade e/ou tentativas de suicídio
Potenciais lesões
- A história descrita não é consistente com lesões.
- Lesões invulgares, por exemplo:
- Lesões graves de qualquer tipo
- Fracturas frequentes
- Aspecto invulgar (por exemplo, lesões com padrões, como marcas de dentadas)
- Localização invulgar (“protegida”) das lesões (incluindo lábios, dentes, cavidade oral, pálpebras, lóbulos das orelhas, nádegas, órgãos genitais, pontas dos dedos, etc.)
- Lesões não tratadas (antigas)
- Lesões inexplicáveis em crianças que não se deslocam
- Ferimentos “invulgares” para a idade da criança; as crianças saudáveis não têm nódoas negras. Mesmo as nódoas negras pequenas e irrelevantes do ponto de vista médico indicam um tratamento inadequado da criança
- Lesões devidas a alimentação forçada ou descuidada:
- Contusões (nódoas negras nos tecidos) dos lábios ou da gengiva (devido a uma alimentação extrema)
- Queimaduras porque a comida estava demasiado quente
- Alimentação forçada com biberão: incisivos superiores introduzidos lingualmente, gengivas com rasgão redondo devido a anel de plástico na tetina de borracha
Atenção: As lesões internas graves (por exemplo, fracturas) podem não corresponder a lesões externas! Sacudir um bebé é perigoso para a vida e não é visível externamente
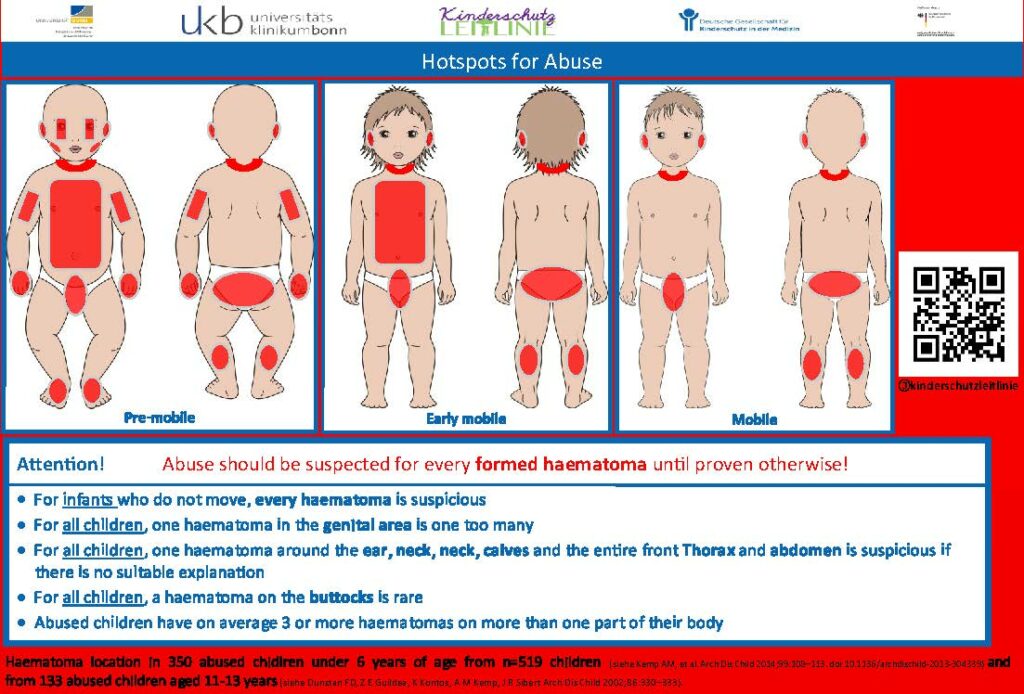
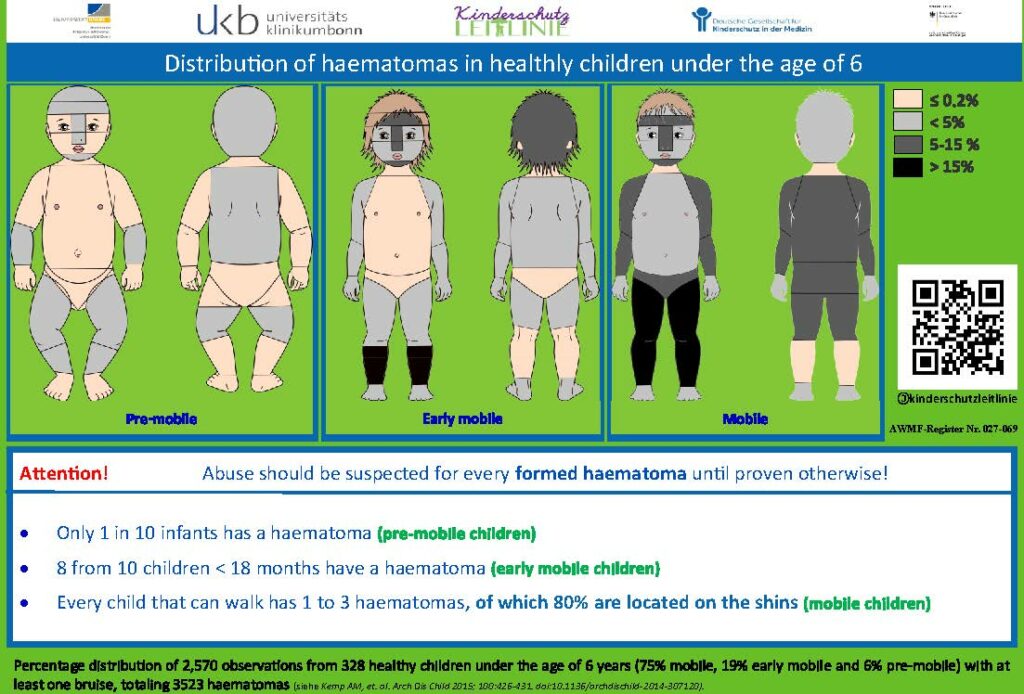
Fonte: Deutsche Gesellschaft für Kinderschutz in der Medizin (Kitteltaschen www.dgkim.de/?page_id=243)
Potenciais indicadores relativas aos prestadores de cuidados ou ao comportamento dos pais40
- Anomalias/doenças psicológicas nos pais/mãe/pai.
- Sinais de problemas parentais (por exemplo, agressão, potencial de violência, delinquência, falta de educação, conflitos conjugais).
- Famílias com factores de stress psico-social (por exemplo, pobreza, desemprego, paternidade precoce e/ou solteira, isolamento linguístico, nascimentos múltiplos, atrasos no desenvolvimento da criança).
- Consumo de substâncias (independentemente da substância) e outras dependências dos pais (por exemplo, dependência de jogo, sexual e de compras).
- Incapacidade dos pais para interpretar e responder correctamente aos sinais do recém-nascido/infante/criança; incapacidade para satisfazer as necessidades do recém-nascido/infante/criança; falta de ligação ao recém-nascido/infante/criança
- Falta de cooperação/conformidade com a terapia por parte dos pais, por exemplo:
- Não cumprimento das recomendações do pessoal médico, cuidados inadequados dos pais em relação a crianças com doenças crónicas.
- Não administração de medicação (regular) à criança, falta às consultas de controlo da criança.
- Falta de comparência a consultas (de acompanhamento) após doença/lesão, ausências frequentes e injustificadas a consultas de tratamento, cancelamentos frequentes de consultas de tratamento.
 | Sinais de alerta:41 • Os hematomas visíveis são uma preocupação em bebés que não se deslocam. • Em qualquer criança, ter um hematoma na área genital é preocupante. • Em qualquer criança, a presença de hematomas em várias regiões, como a orelha, o pescoço, a nuca, os gémeos e toda a parte da frente do tórax e do abdómen, é excessiva e suspeita se não houver um historial médico adequado. • Em qualquer criança, ter um hematoma na zona das nádegas é muito raro As crianças vítimas de abuso têm normalmente três ou mais hematomas em várias áreas do seu corpo. |
Estudo de caso: Crianças com Elevado risco em agregados familiares com violência doméstica
Este caso diz respeito ao Daniel, um menino de 4 anos, e à sua mãe, a Sra. Luscak, de 27 anos, que teve quatro parceiros diferentes. Ela é assídua consumidora de álcool, de forma abusiva, e, é ocasionalmente violenta com os seus parceiros. Tem muito fraco domínio da língua portuguesa. Daniel tinha 2 irmãos, uma irmã de 7 anos, Anna, do primeiro parceiro da mãe, e um irmão de 1 ano, Adam, do quarto parceiro da mãe, Sr. A.. Em 27 ocasiões diferentes, a polícia foi chamada para incidentes de violência doméstica, muitas vezes complicados pelo facto de ambos os pais se encontrarem embriagados. Em duas das ocasiões, a mãe de Daniel tomou uma overdose de comprimidos para dormir com a intenção de se suicidar. A família mudou de casa por diversas vezes devido à sua incapacidade de pagar a renda. Quando estava grávida de Adam, o Sr. A. incitou a Sra. Luscak a interromper a gravidez. Ela faltou a 4 consultas pré-natais. A certa altura, foi hospitalizada e o Sr. A. retirou-lhe o soro do braço e ela teve alta.
Daniel sofreu uma fractura em espiral no braço esquerdo, que terá sido provocada por ter saltado do sofá com a irmã no dia anterior, quando foi visto nas urgências. A mãe explicou que a contusão no ombro e na parte inferior da barriga se devia ao facto de cair regularmente da bicicleta. Foram realizadas reuniões com profissionais de saúde, sem, no entanto, se ter em conta a longa história de violência doméstica. Quando o Daniel começou a frequentar a escola, as suas faltas eram tão frequentes assim como as da sua irmã Anna. Os professores ficaram preocupados porque o Daniel estava a ficar muito mais magro e parecia ter sempre fome, retirando comida das lancheiras das outras crianças. Daniel falava mal português e era um rapaz tímido e reservado, não falando com os professores.
Tarefa para reflexão
(1) Proceda a uma reflexão sobre os inúmeros sinais de alerta apresentados no caso do Daniel. Quais foram os primeiros indicadores de potenciais abusos e como poderiam ter sido identificados mais cedo?
(2) Quais foram as oportunidades perdidas de intervenção e apoio dos profissionais de saúde? Como é que se poderia ter feito, agido, intervindo melhor?
Caso adaptado de The Medical Women’s International Association’s Interactive Violence Manual
Destaque na Medicina dentária: Identificação das vítimas de violência doméstica
9. Medicina dentária
“Os dentistas estão numa situação privilegiada para serem a primeira linha de defesa na identificação de provas de agressão”42
Os dentistas são importantes intervenientes na identificação da violência doméstica
“Ele salvou-me!” O meu dentista apercebeu-se dos meus problemas quando, no ano passado, me emocionei numa consulta. Ele tratou do assunto com delicadeza (tal como a sua enfermeira) e também me disponibilizou informação impressa sobre a polícia, apoio à vítima e organizações de apoio à violência doméstica. Apesar de ter negado que precisava delas (na altura), acabei por explorar mais e utilizá-las. Ele salvou-me!43
“Não me tinha apercebido do impacto físico que a violência tinha tido em mim até há um par de anos, quando precisei de fazer uma radiografia panorâmica da cara para uma cirurgia dentária. Depois de sair do dentista e ir para casa, a cirurgiã contactou-me para me perguntar se eu já tinha tido um acidente de viação grave. Quando respondi que não, ela explicou-me que eu tinha inúmeras fracturas cicatrizadas calcificadas e desalinhadas no rosto. O efeito de me terem dito isto foi extraordinário para mim. Sentei-me no meu carro, na berma da estrada, e chorei. Parece absurdo agora, em retrospetiva, ter ficado tão chocada e tão profundamente triste com esta informação e, no entanto, foi como se alguém me tivesse entregado um certificado que dizia ‘você foi mesmo horrivelmente maltratada e nós podemos realmente ver isso’ e, pela primeira vez, ninguém me culpava por isso.”44
Tarefa para reflexão
(1) Por favor, faça a leitura dos testemunhos. Porque é que considera que os dentistas são os primeiros intervenientes na identificação da violência doméstica?
“Penso que, como proprietário de um consultório dentário, estamos numa posição ideal [para perguntar sobre a violência doméstica], especialmente quando conhecemos os nossos pacientes. Seremos capazes de reagir a mudanças de comportamento e penso que é [o rastreio e a identificação do VD] de importância vital.”45
[Proprietário de consultório e dentista principal, com qualificação obtida há mais de 10 anos]
Porque razão os médicos dentistas estão bem posicionados para identificar vítimas de VD?

Dispendem uma média de 30-60 minutos com os seus pacientes, em comparação com uma média de 7-10 minutos para os médicos de cuidados primários.46

Os dentistas podem conhecer melhor os pacientes devido aos check-ups de rotina ou às terapias com várias sessões de tratamento. Neste caso, vêem os doentes várias vezes num período de 12 meses e podem, assim, detectar alterações de comportamento e abordar o doente em conformidade.47

Muitas vítimas de violência doméstica cancelam as suas consultas médicas se tiverem lesões na cabeça, pescoço ou rosto, mas tendem a manter as suas consultas dentárias.48

Vários estudos referem que as lesões na área da cabeça, pescoço e rosto ocorrem em 40-75% dos casos, uma vez que esta área não está protegida e, por conseguinte, é de fácil acesso. Estas lesões visíveis podem demonstrar a superioridade do agressor. Uma mulher que tenha de ser tratada devido a um ferimento no rosto tem uma hipótese em três de ser vítima de violência doméstica.49 50
Image (clock) by Vecteezy / Image (calendar) by Freepik / Image (mobilephone) of katemangostar by Freepik / Image (face) of Ambiguous Vectors by Vecteezy
O vídeo salienta que a identificação de vítimas de violência doméstica também pode desempenhar um papel importante na prática dentária. É importante que os profissionais de medicina dentária façam perguntas específicas sobre a VD, acompanhem os casos em que suspeitem da presença de VD e documentem atempadamente as descobertas e lesões que possam estar relacionadas com a VD, de modo a que, posteriormente, possam ser utilizadas em tribunal.
Possíveis indicadores de violência doméstica em medicina dentaria
Indicadores na zona do pescoço e face51 – Traumatismo facial (sinónimo=traumatismo maixlo-facial)
Os traumatismos na região da cabeça, pescoço e face são considerados um indicador significativo de violência doméstica. Os odontologistas, dentistas e cirurgiões maxilo-faciais devem ser capazes de reconhecer os traumatismos maxilo-faciais na região da cabeça e do pescoço como um possível indicador de violência doméstica. De acordo com vários estudos, os traumatismos maxilo-faciais em mulheres estão associados à violência doméstica em 50% dos casos e a área mais afetada é o terço médio da face em 60% dos casos.
Definição:
O traumatismo (maxilo)facial é um dano nos tecidos moles ou nos ossos da face que pode ser causado por uma lesão traumática, como uma queda, uma colisão ou um golpe.
Um traumatismo maxilo-facial inclui:
- Lesões dos tecidos moles da face, por exemplo, arranhões, contusões, abrasões, cortes, arranhões, hematomas, queimaduras e feridas de contusão laceradas.
- As fracturas maxilo-faciais associadas à VD podem incluir dor, inchaço, hematoma, hemorragia, deformação da face, dificuldade em respirar ou falar e perda de sensibilidade ou de visão.
- Lesões ósseas traumáticas: fracturas do nariz, do osso zigomático, do maxilar superior e inferior e da órbita ocular.
Durante um período de 5 anos (1992-1996), foram documentadas as lesões de doentes hospitalizados devido a lesões causadas por violência doméstica num hospital de Portland (EUA).52
Os resultados podem ser consultados na imagem seguinte. Clique em cada percentagem para abrir a informação correspondente
O traumatismo facial envolve as seguintes lesões (por ordem decrescente de frequência):
- por lesões dos tecidos moles: contusão, abrasão e laceração.
- por fractura do maxilar.
- por fractura dentária: as fracturas da coroa ocorrem em metade dos casos, seguidas de fracturas da raiz, subluxações e, por último, intrusões.
- por fractura do osso da face.
- por fractura nasal.
Nestes casos, os cirurgiões maxilofaciais devem:53 54 55 56
- Efetuar um exame da cabeça e do pescoço.
- Avaliar a articulação temporo-mandibular: se houve traumatismo, pode ser um sinal de violência ou abuso.
- Examinar eventuais lesões dos lábios, da língua, do palato e das frénulas causadas por traumatismos repetidos de violência. Se for o caso, avaliar especialmente a diferente localização temporal.
- Inspeccionar a pele para detetar abrasões, contusões, queimaduras cicatrizadas, marcas de mordedura não auto-infligidas; Inspecionar os olhos e o nariz (por exemplo, equimoses, hematomas, petéquias).
- Avaliar as fracturas que ocorrem na parte frontal do crânio. São frequentemente o resultado de um traumatismo directo na testa. As fracturas do osso frontal podem manifestar-se de várias formas: desde dor e inchaço iniciais a hematomas visíveis e, em alguns casos, podem mesmo alterar a forma da testa.
- Avaliar fracturas do nariz, uma das lesões mais comuns quando se trata de traumatismos faciais
- Avaliar fracturas da cavidade óssea do olho e dos ossos proeminentes da bochecha, que se encontram entre as mais delicadas e complexas áreas de tratar. Podem afectar a mobilidade do olho e causar inchaço e hematomas.
- Avaliar uma fractura do maxilar superior que pode afectar seriamente a função diária.
- Avaliar o traumatismo na extremidade arredondada da mandíbula que se liga ao osso temporal do crânio. As fracturas da mandíbula, ou do maxilar inferior, representam um dos traumas faciais mais difíceis de gerir. Para além de prejudicarem a função normal da boca, afectam a capacidade de abrir e fechar a boca correctamente. Estas fracturas podem manifestar uma série de sintomas para além da dor, tais como anestesia, parestesia e disestesia. Alguns doentes podem também referir hipoestesia ou hiperestesia.
- Avaliar as fracturas do côndilo mandibular, que envolvem as partes arredondadas da mandíbula, as que formam uma articulação com o osso temporal do crânio, que nos permitem abrir e fechar a boca. Para além da dor, uma lesão nesta zona pode prejudicar seriamente a mobilidade da boca.
- Avaliar as fracturas do maxilar superior e da mandíbula, que são particularmente complexas porque afectam a parte superior e inferior da boca. Este tipo de trauma pode ter efeitos drásticos na função oral normal, limitando a capacidade de mastigar, falar e até respirar.
- Avaliar o esmagamento facial, que indica múltiplas fracturas simultâneas em diferentes áreas da face e que envolvem a maioria, se não todos, os ossos faciais. O esmagamento facial pode levar a fracturas combinadas, tornando os ossos faciais particularmente instáveis. Esta instabilidade pode causar movimento e deformação dos fragmentos ósseos, comprometendo a integridade estrutural do crânio e da face.
Para obter descrições mais pormenorizadas das lesões, basta clicar nos locais correspondentes do rosto.
Indicadores da boca e área da dentição
Please press click on each cross in the corresponding circle on each mouth to get specific information on indicators in the mouth and tooth area: 59 60
Uma tabela de resumo sobre os indicadores mais relevantes pode ser transferida aqui.
Indicadores de abuso de crianças e negligência de crianças
O abuso e a negligência são ambas formas de violência domésticas, mas diferem uma da outra (vide quando infra).65 66
| Formas de VD | Abuso | Negligência* |
|---|---|---|
| Física | Lesões violentas e não acidentais | · Cuidados inadequados e/ou inexistência de cuidados de saúde durante um longo período de tempo (por exemplo, “negligência dentária”), má nutrição, higiene pessoal inadequada, vestuário impróprio ·Estado crónico de cuidados inadequados |
| Emocional | Danos psicológicos devidos a exigências excessivas, ameaças, desencadeamento de medos e sentimentos de inferioridade (“Quem me dera que não tivesses nascido”) | Desconsideração persistente e repetida das necessidades emocionais da criança, privação de cuidados, amor e segurança. |
| Sexual | Envolvimento activo e passivo da criança em actos sexuais |

Potenciais indicadores de abuso físico de criança observáveis no consultório dentário:67 68
- Laceração do frénulo
- Laceração do frénulo: sangra muito (a sua mistura com a seiva, leva a que para um leigo parece ainda mais sangue), pelo que os pais costumam ir directamente ao médico ou ao serviço de urgência em caso de acidente.
- a laceração estiver a cicatrizar há vários dias, a cicatrização secundária para o leigo parece, a maior parte das vezes, uma inflamação. Muitas vezes, a criança só é levada ao dentista. Esteja atento e solicite uma explicação plausível.
- Lesões nos dentes
- Dentes com fracturas, luxações, avitalizações pós-traumáticas.
- Deslocações e extrusões de dentes para a vestibular: suspeita de maus-tratos, por exemplo, a chupeta foi retirada à força.
- Fracturas em forma de estrela no esmalte (“explode”), causadas por uma pancada com um anel no dedo sem ferir os lábios, muito atípicas para traumatismos acidentais.
- Nos traumatismos acidentais, as fracturas dentárias apresentam-se geralmente com as linhas prismáticas do esmalte, as intrusões dentárias e as luxações geralmente na direção lingual ou apical!
- Informações gerais
- Lesões em diferentes fases de cicatrização.
- Localização ou padrão atípico das lesões: as lesões bilaterais dos lábios ou os hematomas do queixo só ocorrem devido a beliscões.
“A negligência é a forma mais comum de perigo para a criança”69
Negligência física: os indicadores da negligência física podem ser consultados no Módulo 1.
Negligência dentária
Definição
Sociedade inglesa de medicina dentaria pediátrica:
“A negligência dentária é definida como a incapacidade persistente de satisfazer as necessidades básicas de saúde oral de uma criança, suscetível de resultar num prejuízo grave para a saúde oral ou geral ou para o desenvolvimento da criança.”70
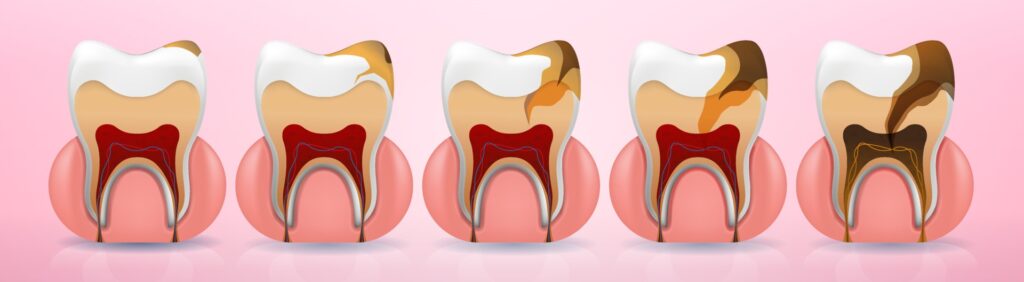
- A negligência dentária conduz frequentemente a um estado persistente de lesões de cáries não tratadas. Não existe um valor limite específico que defina a negligência dentária com base no número de lesões de cáries. No entanto, está estabelecido que, na dentição permanente de crianças negligenciadas, essas lesões não tratadas ocorrem com uma frequência oito vezes superior à das crianças não negligenciadas.71
- Se ocorrerem cáries ou traumatismos dentários, fale com a criança/adolescente e o seu tutor legal depois de excluir um diagnóstico diferencial e antes de fazer um diagnóstico suspeito de negligência dentaria:
- Deficiência devido a cáries
- Duração e gravidade da cárie
- Conhecimento e consciência da saúde e higiene oral
- Vontade, capacidade e disponibilidade para tratar a cárie
- Se os pais/encarregados de educação estiverem conscientes da doença e da necessidade de tratamento, mas se recusarem a proporcionar à criança tratamento e apoio em matéria de higiene oral ou não forem à consulta do dentista, este é um importante indício de negligência.72
Cárie precoce da infância (CPI)
“Cárie da mamadeira” como manifestação de negligência infantil:73
- Doença cariosa dos dentes de leite, que ocorre após a erupção dos primeiros dentes de leite até ao início da mudança de dentes, o mais tardar (6º ano de vida)
- Causa: bebidas açucaradas dadas através de biberões combinadas com cuidados dentários inadequados
3 níveis de gravidade segundo Wyne:
Tipo 1: Ligeiro a moderado
- Lesões cariosas isoladas em molares de leite e incisivos de leite
Tipo 2: Moderado a severo
- Lesões cariosas nas superfícies palatinas dos incisivos decíduos no maxilar superior, os dentes inferiores não têm cáries
- Dependendo da idade, os molares decíduos também são afectados
Type 3: Severe
- Lesões cariosas em quase todos os dentes decíduos, incluindo os incisivos inferiores
- São afectadas áreas que só raramente apresentam cáries
Cárie inicial ou formas precoces de cárie infantil nos incisivos de leite superiores:

3A) Cárie inicial inactivada nos incisivos superiores. As bandas esbranquiçadas são agora brilhantes e lisas devido à remineralização. A localização sugere que os dentes não eram escovados, especialmente no primeiro ano de vida, mas que agora já são bem escovados há algum tempo, ou seja, as recomendações foram seguidas.
3B) Os dentes anteriores do maxilar com cáries, que só puderam ser reconhecidas após a remoção de placa bacteriana maciça, numa criança de 12 meses de idade, representam um marcador precoce de negligência de, pelo menos, nos cuidados orais. Isto não se deve apenas a uma falta temporária de cuidados dentários, mas também a uma elevada frequência de consumo de bebidas açucaradas através do biberão. Felizmente, uma mudança na limpeza e nos hábitos alimentares pode inactivar a cárie e evitar a dor de dentes e o tratamento subsequente.
Formas graves de cárie na primeira infância com, em particular, dentes anteriores maxilares gravemente danificados em duas crianças diferentes de 4 anos de idade com um padrão típico de cárie, representa um marcador claro de negligência infantil (pelo menos de negligência dentária).

4A) A escovagem dos dentes parece ter melhorado significativamente após a informação/instrução fornecida pelos pais durante as visitas preliminares para a escovagem em casa. Clinicamente, não há evidência de uma fístula dentogénica ou mesmo de um abcesso. O grau de inactivação das lesões extensas sugere uma melhoria significativa, ou seja, uma mudança de comportamento mais duradoura no que diz respeito à higiene oral em casa e à alimentação.
4B) Também aqui, o grau de inactivação dos dentes cariados grandes e afectados indica uma alteração significativa do comportamento em relação à higiene oral em casa e à dieta. No entanto, a placa dentária madura ainda é parcialmente visível e pode ser diagnosticado um abcesso na região 54, que está associado a uma necrose pulpar anterior com dor e o risco de uma tendência para se espalhar para o olho. Por conseguinte, é necessário um tratamento dentário agudo neste caso, que pode ser efectuado sob anestesia devido ao vasto âmbito de tratamento para esta criança pequena.
Estudo de caso: Negligência dentária

Uma menina vai ao seu consultório dentário com a mãe. Ela tem cerca de cinco anos de idade. Repara que a menina, ao contrário da maioria das outras meninas da sua idade, é muito calada e ansiosa. É também muito mais pequena e magra. Repara também que a menina usa roupas que estão claramente sujas. Ela também se porta mal durante o exame e todos os seus dentes de leite existentes estão gravemente danificados por cáries. A menina diz-lhe que alguns dos seus dentes lhe doem. A mãe afirma que, de facto, os dentes têm uma coloração escura desde sempre, ou seja, desde há vários anos.
Tarefa para reflexãp
(1) Quais poderão ser as causas ou as razões para o estado pobre da dentição da criança?
Clique em cada cruz para obter informações específicas sobre os diferentes cenários.
Estudo de caso: Cárie precoce da infância (CPI)

Um jovem rapaz vai ao seu consultório dentário. Ele apresenta-se com este estado dentário.
Tarefas para reflexão
Como medico dentista, o que é que faria como próximos passos?
Por favor, observe esta fotografia. Por favor, descreva o que vê.
Qual é o seu diagnóstico? Qual poderá ser a razão para este mau estado dentário ?
Solução da tarefa:
As lesões de cárie activas, particularmente nos dentes anteriores superiores no padrão típico de CPI (Cárie Precoce da Infância), são evidência de negligência crónica. A cor púrpura da placa manchada e a natureza macia das lesões da dentina sublinham a actividade do processo de cárie e requerem mudanças tão rápidas quanto possível no comportamento de limpeza e alimentação.
Quiz: Indicadores na medicina dentária
Fontes
- https://www.abuseisnotlove.com/de-de/signs ↩︎
- Sondern, Lisa & Pfleiderer, Bettina. (2021). Medical doctors are important frontline responders in domestic violence-fighting networks – but it is challenging to have them actively involved. European Law Journal. 21. p. 141 – 150. https://bulletin.cepol.europa.eu/index.php/bulletin/article/view/414/333 ↩︎
- Sondern, Lisa & Pfleiderer, Bettina. (2021). Medical doctors are important frontline responders in domestic violence-fighting networks – but it is challenging to have them actively involved. European Law Journal. 21. p. 141 – 150. https://bulletin.cepol.europa.eu/index.php/bulletin/article/view/414/333 ↩︎
- Stiles, Melissa. (2003). Witnessing domestic violence: The effect on children. American family physician. 66. 2052, 2055-6, 2058 passim. ↩︎
- Mellar, B. M., Hashemi, L., Selak, V., Gulliver, P. J., McIntosh, T. K. D., & Fanslow, J. L. (2023). Association Between Women’s Exposure to Intimate Partner Violence and Self-reported Health Outcomes in New Zealand. JAMA network open, 6(3), e231311. https://doi.org/10.1001/jamanetworkopen.2023.1311 ↩︎
- https://www.ohchr.org/en/instruments-mechanisms/instruments/convention-rights-child ↩︎
- https://www.gewalt-ist-nie-ok.de/de/was-ist-zu-hause-los/welche-folgen-hat-haeusliche-gewalt-fuer-dich, 11. Dezember 2023 ↩︎
- https://www.gewalt-ist-nie-ok.de/de/was-ist-zu-hause-los/welche-folgen-hat-haeusliche-gewalt-fuer-dich, 11. Dezember 2023 ↩︎
- After: Danese A, Widom CS (2023). Associations Between Objective and Subjective Experiences of Childhood Maltreatment and the Course of Emotional Disorders in Adulthood. JAMA Psychiatry. 80, 1009-1016. doi: 10.1001/jamapsychiatry.2023.2140. ↩︎
- Lee, V.M., Hargrave, A.S., Lisha, N.E. et al (2023). Adverse Childhood Experiences and Aging-Associated Functional Impairment in a National Sample of Older Community-Dwelling Adults. J GEN INTERN MED
https://doi.org/10.1007/s11606-023-08252-x ↩︎ - Stiles, Melissa. (2003). Witnessing domestic violence: The effect on children. American family physician. 66. 2052, 2055-6, 2058 passim ↩︎
- Stiles, Melissa. (2003). Witnessing domestic violence: The effect on children. American family physician. 66. 2052, 2055-6, 2058 passim ↩︎
- Moylan CA, Herrenkohl TI, Sousa C, Tajima EA, Herrenkohl RC, Russo MJ (2010). The Effects of Child Abuse and Exposure to Domestic Violence on Adolescent Internalizing and Externalizing Behavior Problems. J Fam Violence. 25(1):53-63. doi:10.1007/s10896-009-9269-9 ↩︎
- Monnat SM, Chandler RF (2015). Long Term Physical Health Consequences of Adverse Childhood Experiences. Sociol Q. 56(4):723-752. doi:10.1111/tsq.12107 ↩︎
- Vargas, L. Cataldo, J., Dickson, S. (2005). Domestic Violence and Children . In G.R. Walz & R.K. Yep (Eds.), VISTAS: Compelling Perspectives on Counseling. Alexandria, VA: American Counseling Association; 67-69. https://www.counseling.org/docs/disaster-and-trauma_sexual-abuse/domestic-violence-and-children.pdf?sfvrsn=2 ↩︎
- Felitti V.J. et al (1998), ‘The Relationship of Adult Health Status to Childhood Abuse and Household Dysfunction’, American Journal of Preventive Medicine, Vol. 14, pp. 245-258 ↩︎
- https://eige.europa.eu/gender-based-violence/eiges-work-gender-based-violence/intimate-partner-violence-and-witness-intervention?lang=sl ↩︎
- Department of Health and Social Care (2017): Responding to domestic abuse: A resource for health professionals: https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/597435/DometicAbuseGuidance.pdf ↩︎
- RACGP (2014): Abuse and Violence: Working with our patients in general practice: https://www.racgp.org.au/clinical-resources/clinical-guidelines/key-racgp-guidelines/view-all-racgp-guidelines/white-book ↩︎
- Women’s Legal Service NSW (2019): When she talks to you about the violence – A toolkit for GPs in NSW: https://www.wlsnsw.org.au/wp-content/uploads/GP-toolkit-updated-Oct2019.pdf ↩︎
- Women’s Legal Service NSW (2019): When she talks to you about the violence – A toolkit for GPs in NSW: https://www.wlsnsw.org.au/wp-content/uploads/GP-toolkit-updated-Oct2019.pdf ↩︎
- RACGP (2014): Abuse and Violence: Working with our patients in general practice: https://www.racgp.org.au/clinical-resources/clinical-guidelines/key-racgp-guidelines/view-all-racgp-guidelines/white-book ↩︎
- Western Australian Family and Domestic Violence Common Risk Assessment and Risk Management Framework (2023),p.1, Factsheet: https://www.wa.gov.au/system/files/2021-10/CRARMF-Fact-Sheet-2-Indicators-of-FDV.pdf ↩︎
- RACGP (2014): Abuse and Violence: Working with our patients in general practice: https://www.racgp.org.au/clinical-resources/clinical-guidelines/key-racgp-guidelines/view-all-racgp-guidelines/white-book ↩︎
- RACGP (2014): Abuse and Violence: Working with our patients in general practice: https://www.racgp.org.au/clinical-resources/clinical-guidelines/key-racgp-guidelines/view-all-racgp-guidelines/white-book ↩︎
- RACGP (2014): Abuse and Violence: Working with our patients in general practice: https://www.racgp.org.au/clinical-resources/clinical-guidelines/key-racgp-guidelines/view-all-racgp-guidelines/white-book ↩︎
- Women’s Legal Service NSW (2019): When she talks to you about the violence – A toolkit for GPs in NSW: https://www.wlsnsw.org.au/wp-content/uploads/GP-toolkit-updated-Oct2019.pdf ↩︎
- Hegarty (2011): Intimate partner violence – Identification and response in general practice, Aust Fam Physician. 2011 Nov;40(11):852-6. https://www.racgp.org.au/getattachment/5c90283f-fa0d-44dc-a9b5-edd7ed7776c6/Intimate-partner-violence.aspx ↩︎
- Mamun, A., Biswas, T., Scott, J., Sly, P. D., McIntyre, H. D., Thorpe, K., Boyle, F. M., Dekker, M. N., Doi, S., Mitchell, M., McNeil, K., Kothari, A., Hardiman, L., & Callaway, L. K. (2023). Adverse childhood experiences, the risk of pregnancy complications and adverse pregnancy outcomes: a systematic review and meta-analysis. In BMJ Open (Vol. 13, Issue 8, p. e063826). BMJ. https://doi.org/10.1136/bmjopen-2022-063826 ↩︎
- Mamun, A., Biswas, T., Scott, J., Sly, P. D., McIntyre, H. D., Thorpe, K., Boyle, F. M., Dekker, M. N., Doi, S., Mitchell, M., McNeil, K., Kothari, A., Hardiman, L., & Callaway, L. K. (2023). Adverse childhood experiences, the risk of pregnancy complications and adverse pregnancy outcomes: a systematic review and meta-analysis. In BMJ Open (Vol. 13, Issue 8, p. e063826). BMJ. https://doi.org/10.1136/bmjopen-2022-063826 ↩︎
- Lawn RB, Koenen KC. (2022) Homicide is a leading cause of death for pregnant women in US. BMJ.;379:o2499. doi: 10.1136/bmj.o2499. PMID: 36261146. ↩︎
- https://skprevention.ca/resource-catalogue/domestic-violence/domestic-violence-and-pregnancy/ ↩︎
- Hagemann-White C & Bohne S. (2003) Versorgungsbedarf und Anforderungen an Professionelle im Gesundheitswesen im Problembereich Gewalt gegen Frauen und Mädchen. Expertise für die Enquêtekommission ‘Zukunft einer frauengerechten Gesundheitsversorgung in Nordrhein-Westfalen’. Universität Osnabrück. https://www.yumpu.com/de/document/read/5430947/versorgungsbedarf-und-anforderungen-an-professionelle-im ↩︎
- https://skprevention.ca/resource-catalogue/domestic-violence/domestic-violence-and-pregnancy/ ↩︎
- Wu V, Huff H, Bhandari M. “Pattern of Physical Injury Associated with Intimate Partner Violence in Women Presenting to the Emergency Department: A Systematic Review and Meta-Analysis”. Trauma Violence Abuse 2010, 11(2):71–82.
https://doi.org/10.1177/1524838010367503 ↩︎ - B. Gosangi et al., Imaging patterns of thoracic injuries in survivors of intimate partner violence (IPV). Emerg Radiol 2023, 30:71-84
https://radiopaedia.org/articles/intimate-partner-violence?lang=us ↩︎ - S.I.G.N.A.L. e.V. (2018). Gerichtsfeste Dokumentation und Spurensicherung nach häuslicher und sexueller Gewalt. Empfehlungen für Arztpraxen und Krankenhäuser in Berlin:
https://www.signal-intervention.de/sites/default/files/2020-04/Infothek_Empfehlungen_Doku_2018_1.pdf ↩︎ - https://www.aerzteblatt.de/nachrichten/124955/Bei-Missbrauchsverdacht-Koalition-in-NRW-will-Schweigepflicht-lockern, accessed 10. October 2023 ↩︎
- Hegarty (2011): Intimate partner violence – Identification and response in general practice. Aust Fam Physician. 2011 Nov;40(11):852-6. ↩︎
- https://www.aerzteblatt.de/nachrichten/124955/Bei-Missbrauchsverdacht-Koalition-in-NRW-will-Schweigepflicht-lockern, accessed 10. October 2023 ↩︎
- https://www.aerzteblatt.de/nachrichten/124955/Bei-Missbrauchsverdacht-Koalition-in-NRW-will-Schweigepflicht-lockern, accessed 10. October 2023 ↩︎
- https://healthsciences.arizona.edu/news/releases/dentists-can-be-first-line-defense-against-domestic-violence ↩︎
- Femi-Ajao, O. (2021). Perception of women with lived experience of domestic violence and abuse on the involvement of the dental team in supporting adult patients with lived experience of domestic abuse in England: a pilot study. International journal of environmental research and public health, 18(4), S.5
https://www.mdpi.com/1660-4601/18/4/2024 ↩︎ - Royal Commission into Family Violence: Report and recommondations (2016). The role of the health system, p.24
http://rcfv.archive.royalcommission.vic.gov.au/MediaLibraries/RCFamilyViolence/Reports/RCFV_Full_Report_Interactive.pdf ↩︎ - Owner of a dental practice and senior dentist, more than 10 years of professional experience ↩︎
- Shanel-Hogan, K. A., Mouden, L. D., Muftu, G. G., & Roth, J. R. Enhancing dental professionals’ response to domestic violence. Enhancing dental professionals’ response to domestic Violence, National health resource center on domestic violence, San Francisco.
https://www.ihs.gov/doh/portal/feature/DomesticViolenceFeature_files/EnhancingDentalProfessionalsResponsetoDV.pdf. Accessed: December, 4 ↩︎ - Femi-Ajao, O. (2021). Perception of women with lived experience of domestic violence and abuse on the involvement of the dental team in supporting adult patients with lived experience of domestic abuse in England: a pilot study, 18(4), p. 6
https://www.mdpi.com/1660-4601/18/4/2024 ↩︎ - RCFV Full Report Interactive – The role of the health system (p. 24) – Royal Australian and New Zealand College of Psychiatrists, Submission 395.
http://rcfv.archive.royalcommission.vic.gov.au/MediaLibraries/RCFamilyViolence/Reports/RCFV_Full_Report_Interactive.pdf ↩︎ - Femi-Ajao, O., Doughty, J., Evans, M. A., Johnson, M., Howell, A., Robinson, P. G., Armitage, C. J., Feder, G., Coulthard, P. (2023). Dentistry responding in domestic violence and abuse (DRiDVA) feasibility study: a qualitative evaluation of the implementation experiences of dental professionals, p. 2, BMC oral health, 23(1), 475, S. 2
https://link.springer.com/article/10.1186/s12903-023-03059-y#citeas ↩︎ - Wu V, Huff H, Bhandari M. “Pattern of Physical Injury Associated with Intimate Partner Violence in Women Presenting to the Emergency Department: A Systematic Review and Meta-Analysis”. Trauma Violence Abuse 2010, 11(2):71–82.
https://doi.org/10.1177/1524838010367503 ↩︎ - Sujatha, G., Sivakumar, G., & Saraswathi, T. R. (2010). Role of a dentist in discrimination of abuse from accident. Journal of forensic dental sciences, 2(1), 2–4. https://doi.org/10.4103/0974-2948.71049, p. 3
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3009545/pdf/JFDS-2-2.pdf ↩︎ - Le, B. T., Dierks, E. J., Ueeck, B. A., Homer, L. D., & Potter, B. F. (2001). Maxillofacial Injuries associated with domestic violence Journal of Oral and Maxillofacial Surgery, 59(11), 1277-1283. https://pubmed.ncbi.nlm.nih.gov/11688025/ ↩︎
- Halpern LR. “Orofacial injuries as markers for intimate partner violence”. Oral Maxillofac Surg Clin North Am. 2010 May;22(2):239-46. ↩︎
- Hashemi HM, Beshkar M. “The prevalence of maxillofacial fractures due to domestic violence – a retrospective study in a hospital in Tehran, Iran. Dental Traumatology 2011; 27:385–388 ↩︎
- Wu V, Huff H, Bhandari M. “Pattern of Physical Injury Associated with Intimate Partner Violence in Women Presenting to the Emergency Department: A Systematic Review and Meta-Analysis”. Trauma Violence Abuse 2010, 11(2):71–82. ↩︎
- Saddki N, Suhaimi AA, Daud R. “Maxillofacial injuries associated with intimate partner violence in women”. BMC Public Health 2010, 10:268. Monahan K, O’Leary KD. “Head injury and battered women: an initial inquiry”. Health Soc Work 1999, 24(4):269–278 ↩︎
- Grewe, H. A. Blättner, B. Befund:Gewalt. Accessed: December, 4.
https://www.befund-gewalt.de/petechien.html ↩︎ - Rothe, K., Tsokos, M., & Handrick, W. (2015). Tier-und Menschenbissverletzungen. Deutsches Ärzteblatt Int, 112(25), 433-443.
https://www.aerzteblatt.de/archiv/171000/Tier-und-Menschenbissverletzungen ↩︎ - Moore, Roisin & Newton, Jonathon. (2012). The role of the general dental practitioner (GDP) in the management of abuse of vulnerable adults. Dental update. 39. 555-6,
https://www.magonlinelibrary.com/doi/abs/10.12968/denu.2012.39.8.555
https://www.researchgate.net/publication/233736320_The_role_of_the_general_dental_practitioner_GDP_in_the_management_of_abuse_of_vulnerable_adults ↩︎ - Denham, D., & Gillespie, J. (1994). Family violence handbook for the dental community, Mental Health Division.
https://publications.gc.ca/collections/Collection/H72-21-136-1995E.pdf ↩︎ - Garbin, C. A., Guimarães e Queiroz, A. P., Rovida, T. A., & Garbin, A. J. (2012). Occurrence of traumatic dental injury in cases of domestic violence. Brazilian dental journal, 23(1), 72–76. https://doi.org/10.1590/s0103-64402012000100013,
https://www.scielo.br/j/bdj/a/XZ3YGnmhvbxCTg8Gmd8j6yr/?lang=en ↩︎ - Jailwala, M., Timmons, J. B., Gül, G., Ganda, K. (2016). Recognize the signs of domestic violence,
https://decisionsindentistry.com/article/recognize-the-signs-of-domestic-violence/, accessed 15 November 2023. ↩︎ - Minhas S, Qian Hui Lim R, Raindi D, Gokhale KM, Taylor J, Bradbury-Jones C, Bandyopadhyay S, Nirantharakumar K, Adderley NJ, Chandan JS. Exposure to domestic abuse and the subsequent risk of developing periodontal disease. Heliyon. 2022 Dec 23;8(12):e12631. doi: 10.1016/j.heliyon.2022.e12631. PMID: 36619466; PMCID: PMC9813698, p. 2,
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9813698/ ↩︎ - Schöfer, H. (2012). Sexuell übertragbare Infektionen der Mundhöhle. Der Hautarzt, 9(63), 710-715.
https://www.springermedizin.de/sexuell-uebertragbare-infektionen-der-mundhoehle/8026832 ↩︎ - Moore, Roisin & Newton, Jonathon. (2012). The role of the general dental practitioner (GDP) in the management of abuse of vulnerable adults. Dental update. 39. 555-6,
https://www.magonlinelibrary.com/doi/abs/10.12968/denu.2012.39.8.555
https://www.researchgate.net/publication/233736320_The_role_of_the_general_dental_practitioner_GDP_in_the_management_of_abuse_of_vulnerable_adults ↩︎ - Denham, D., & Gillespie, J. (1994). Family violence handbook for the dental community, Mental Health Division.
https://publications.gc.ca/collections/Collection/H72-21-136-1995E.pdf ↩︎ - Schaper, J. (2019). Dental Neglect bei Kindern-Probleme im zahnärztlichen Alltag und Lösungsansätze (Dissertation, Düsseldorf, Heinrich-Heine-Universität, 2019), p. 12.
https://docserv.uni-duesseldorf.de/servlets/DerivateServlet/Derivate-54796/Dental%20Neglect%20bei%20Kindern_Dissertation.pdf p. 12 ↩︎ - Auschra, R. (2014). Wie erkennt man Kindesmisshandlungen? Blick aufs Tabu. Der Freie Zahnarzt, 58(2), 36-37; https://link.springer.com/article/10.1007/s12614-014-1895-9 ↩︎
- Institut für soziale Arbeit e.V., Deutscher Kinderschutzverband NRW e.V., Bildungsakademie BiS (2019). Kindesvernachlässigung: Erkennen-Beurteilen-Handeln. p.10
https://www.kinderschutz-in-nrw.de/fileadmin/user_upload/Materialien/Pdf-Dateien/Kindesvernachlaessigung_2019_Web.pdf ↩︎ - Harris, J. C., Balmer, R. C., & Sidebotham, P. D. (2009). British Society of Paediatric Dentistry: a policy document on dental neglect in children. International Journal of Paediatric Dentistry.
https://pubmed.ncbi.nlm.nih.gov/19470009/ ↩︎ - Greene, P. E., Chisick, M. C., & Aaron, G. R. (1994). A comparison of oral health status and need for dental care between abused/neglected children and nonabused/non-neglected children. Pediatric Dentistry, 16, 41-41.https://www.aapd.org/globalassets/media/publications/archives/greene-16-01.pdf ↩︎
- Kinderschutzleitlinienbüro, A. W. M. F. (2022). S3+ Leitlinie Kindesmisshandlung,-missbrauch,-vernachlässigung unter Einbindung der Jugendhilfe und Pädagogik (Kinderschutzleitlinie), Kurzfassung 2022, AWMF-Registernummer: 027–069.
https://register.awmf.org/assets/guidelines/027-069k_S3_Kindesmisshandlung-Missbrauch-Vernachlaessigung-Kinderschutzleitlinie_2022-01.pdf p. 20 ↩︎ - Wyne, A. H. (1999). Early childhood caries: nomenclature and case definition. Community dentistry and oral epidemiology, 27(5), 313-315.
https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1600-0528.1999.tb02026.x?casa_token=4Taz1zJSyVoAAAAA:ykmpWYSLgRsZBFpW9mh-ljVrLV62d9xRMKqrpTawDqT1JEoqRpz2GCK5kdtI-3G_aHogKfTboEP- ↩︎

