1. Segni di relazioni malsane
2. Il ruolo dei medici nell’identificazione della violenza domestica
3. Effetti della violenza domestica
4. Excursus: gli estranei come testimoni della violenza domestica
5. Indicatori generali di violenza domestica negli adulti
Focus su ginecologia/ostetricia, chirurgia/pronto soccorso e pediatria
6. Ginecologia/Ostetricia – Indicatori frequenti
7. Chirurgia/Pronto soccorso – Indicatori frequenti
8. Pediatria – Indicatori frequenti
Focus sull’odontoiatria: Identificazione delle vittime di violenza domestica
9. Odontoiatria
Gruppo target
Questo modulo offre principalmente materiali didattici e strumenti pedagogici per i professionisti che formano gli operatori sanitari che lavorano quotidianamente con persone vittime di violenza domestica (VD). È destinato esclusivamente ai professionisti del settore e non è pensato per le persone vittime di VD o per chi fa parte del loro contesto sociale
Breve Panoramica del modulo 2
Il modulo 2 fornisce una panoramica degli indicatori chiave della violenza domestica (VD), compresi i sintomi comportamentali, fisici ed emotivi. Questo modulo delinea inoltre le conseguenze di ampia portata sulla salute e include una breve panoramica sull’impatto della VD sui testimoni. Vengono presentati in primo piano indicatori specifici per il riconoscimento e il sostegno delle vittime, con particolare attenzione alla ginecologia/ostetricia, al pronto soccorso (chirurgia), alla pediatria e all’odontoiatria.
Gli obiettivi che i formatori possono raggiungere con i materiali del Modulo 2 sono i seguenti:
+ Aiutare i partecipanti a comprendere meglio le molteplici conseguenze della violenza domestica sulle vittime, sulle famiglie e sulle comunità, compresi gli effetti fisici, psicologici e sociali.
+ Aiutare i partecipanti ad acquisire le competenze necessarie per identificare potenziali indicatori e “segnali di allarme”, utilizzando indizi comportamentali, fisici ed emotivi.
+ Migliorare la consapevolezza dei partecipanti sugli effetti emotivi e psicologici derivanti dall’essere testimoni di violenza domestica, in particolare sui bambini, e sull’importanza di creare ambienti sicuri per tutti i membri della famiglia.
+ Aumentare la consapevolezza dei partecipanti sull’importante ruolo del settore sanitario nel sostenere le vittime di violenza domestica, con particolare attenzione alla ginecologia/ostetricia, al pronto soccorso (chirurgia), alla pediatria e all’odontoiatria.
+ Facilitare l’acquisizione da parte dei partecipanti delle competenze necessarie per identificare gli indicatori di violenza domestica specifici delle specialità mediche sopra menzionate.
1. Segni di relazioni malsane
Alcune relazioni possono avere un impatto negativo sul nostro benessere generale, anziché migliorarlo. Alcune possono addirittura diventare tossiche, ed è quindi fondamentale saper individuare i segnali d’allarme.
Questi segnali d’allarme, definiti “bandiere rosse“, servono come indicatori di un comportamento malsano o manipolativo. All’inizio della relazione questi segnali non sono sempre riconoscibili, il che è parte di ciò che li rende così pericolosi.
La tossicità può essere presente in tutte le forme di relazioni di prossimità, ad esempio tra amici, al lavoro con i colleghi, tra i membri della famiglia o nelle relazioni sentimentali. 1
Cliccate sulle crocette nei campi corrispondenti sotto ogni dicitura dell’illustrazione per trovare ulteriori informazioni sui segnali di allarme nelle relazioni malsane.
2. Il ruolo dei medici nell’identificazione della violenza domestica
“Come professionista della salute, sarete il primo e unico contatto
per molte vittime.”
Le vittime non sempre vogliono denunciare la violenza domestica alla polizia o parlare con un consulente di un centro sociale, e il campo oscuro legato alla violenza domestica (VD) è piuttosto alto. Ma le vittime, quando hanno bisogno di aiuto, a causa di ferite o di conseguenze a lungo termine sulla loro salute che richiedono un intervento sanitario, devono infine rivolgersi a un medico.2
Inoltre, per visite mediche non legate alla violenza domestica (ad esempio, appuntamenti di controllo dal dentista, gestione del diabete, screening del cancro della pelle), le vittime possono incontrare frequentemente il loro medico o il dentista che, a questo punto, potrebbe riconoscere i segni della violenza domestica, anche se non dichiarati dalle vittime. 3
Di conseguenza, i professionisti sanitari sono spesso i primi, accanto ad amici e familiari, a venire a conoscenza della presenza di violenza domestica o a riconoscere per primi gli indicatori e i sintomi che fanno pensare alla VD. 4
Source: WHO, 2020
“Spesso le vittime non parlano della violenza che subiscono”
Per ulteriori informazioni, consultare il Modulo 1: the wheel of power (la ruota del potere)..
Eventi traumatici come l’abuso sessuale, la violenza domestica, gli abusi sugli anziani e i traumi hanno effetti fisici e psicologici duraturi, che influenzano il modo in cui i pazienti si avvicinano all’assistenza sanitaria e alle misure preventive. L’informazione sulla dinamica del trauma sposta l’attenzione da “Cosa c’è di sbagliato in te?” a “Cosa ti è successo?”.
Nel Modulo 3 troverete informazioni dettagliate sulla comunicazione.
3. Effetti della violenza domestica
“Subire violenza o abusi da parte di un partner intimo aumenta di quasi tre volte il rischio di sviluppare un disturbo mentale e di quasi due volte il rischio di sviluppare
una malattia fisica cronica.” 5
Ogni vittima è diversa e l’effetto individuale e cumulativo di ogni atto di violenza dipende da molti fattori complessi. Anche se ogni individuo vive la violenza domestica in modo unico, ci sono molte conseguenze comuni che derivano dal vivere in un ambiente dominato della violenza e/o dalla paura. Spesso gli effetti fisici, emotivi, psicologici, economici e di altro tipo, a breve e a lungo termine, sono molto simili.
È quindi importante comprendere gli effetti della violenza domestica sulle vittime, perché questi effetti sono responsabili di molti indicatori che le vittime ci presentano.
Si noti che i seguenti elenchi non sono esaustivi, ma rappresentano solo una selezione.
Cliccate sulle crocette nei campi corrispondenti sotto ogni dicitura dell’illustrazione per trovare ulteriori informazioni circa l’impatto fisico e psicologico della violenza domestica.
Caso studio – Studio di un medico di medicina generale
Sabrina è una contabile di 30 anni, sposata con un operaio edile da 8 anni. Parla al suo medico di base del suo basso livello di energia e dei mal di testa che la affliggono da oltre un anno. I mal di testa sono peggiorati nell’ultimo mese e la colpiscono soprattutto alla fine della giornata.
Sabrina ha difficoltà a dormire e riferisce di avere dolori dappertutto. Nell’ultimo anno si è rivolta a diversi medici, ma non ha trovato nulla che potesse aiutarla. Ha fatto gli esami del sangue, le sono stati prescritti antidolorifici, le è stato consigliato di fare più esercizio fisico e di cambiare la sua dieta. Dice al medico che ha un disperato bisogno che il medico faccia qualcosa per lei oggi, perché suo marito sta diventando impaziente per la mancanza di risultati.
Compito di riflessione
(1) Riflettere sull’importanza di sottoporre i pazienti a screening di routine per la violenza domestica, anche quando si presentano con sintomi apparentemente non correlati ad essa.
Effetti della violenza domestica (assistita o vissuta) sui bambini e sulle bambine
“Alcune delle più grandi vittime della violenza domestica sono i più piccoli.” 6
Cliccate sulle crocette nei campi corrispondenti sotto ogni dicitura dell’illustrazione per ricevere ulteriori informazioni circa l’impatto della violenza domestica sui bambini.
Prima di far partire il video attivare i sottotitoli cliccando sull’immagine ad essi relativa; poi andare su impostazioni (immagine dell’ingranaggio) e cliccare su “sottotitoli”. In seguito selezionare “traduzione automatica” ed infine scegliere “italiano”. A questo punto far partire il video e compariranno i sottotitoli in italiano.
“Il modo in cui l’abuso e/o l’abbandono infantile vengono ricordati ed elaborati avrà un impatto maggiore sulla salute mentale rispetto all’esperienza stessa” 9
Le persone che hanno vissuto esperienze negative o traumatiche durante l’infanzia hanno maggiori probabilità di manifestare disturbi fisici e cognitivi nell’età adulta. 10 Nella tabella seguente troverete altri esempi di impatto a breve e a lungo termine della violenza domestica sui bambini e le bambine che sperimentano o assistono alla violenza domestica:
- I bambini e le bambine che hanno subito violenza e hanno problemi di salute mentale (ad esempio, sintomi psicosomatici, depressione o tendenze suicide) sono più a rischio di abuso di sostanze, gravidanza infantile e comportamento criminale. 16
- I bambini e le bambine possono imparare che è accettabile esercitare il controllo o ridurre lo stress usando la violenza, o che la violenza è collegata alle espressioni di intimità e affetto. Questo può avere un forte impatto negativo sui minori nelle situazioni sociali e nelle relazioni per tutta l’infanzia ed anche in seguito.
- I minori possono anche dover affrontare la temporanea mancanza della casa, il cambiamento della città e della scuola, la perdita degli amici, degli animali domestici e degli oggetti personali, le continue molestie da parte dell’autore del reato e lo stress di dover instaurare nuove relazioni.
Caso studio: effetti a lungo termine della violenza domestica
Quando Elyse, un’infermiera di 28 anni, ha sviluppato sintomi debilitanti di intestino irritabile, si è rivolta a un nuovo medico di base. Durante la visita medica, in risposta alle domande dettagliate del medico, Elyse disse che il lavoro andava bene, ma che aveva qualche problema con il suo ragazzo. Il sesso era talvolta doloroso, ma cercava di non darlo a vedere. Soffriva di emicranie occasionali, le mestruazioni erano abbondanti e dolorose e a vent’anni era stata in cura con antidepressivi per tre anni. Da adolescente beveva molto. Aveva fatto un solo pap test 8 anni prima ed era stata un’esperienza straziante.
Compito di riflessione
(1) Quali sintomi Elyse ha riferito al suo medico?
(2) Perché pensate che i suoi sintomi possano indicare la presenza di VD recente e/o passata?
Caso adattato dal The Medical Women’s International Association’s Interactive Violence Manual (Manuale interattivo sulla violenza delle donne medico dell’Associazione internazionale MWIA).
4. Excursus: Gli estranei come testimoni della violenza domestica

Dato l’impatto negativo, a breve e a lungo termine, sulle persone che vivono in un ambiente di violenza domestica e dato che la maggior parte di esse non lo rivela mai a nessuno, è importante che i caregivers e i familiari, così come i vicini o i colleghi di lavoro, che sono potenziali testimoni di violenza domestica, non distolgano lo sguardo dalla vittima.
Cosa faresti tu? 17
Compito di riflessione
(1) Quali sono le “bandiere rosse” presentate in questo video che indicano che si tratta di una relazione tossica in cui è presente la VD e che qualcuno ha bisogno di aiuto?
(2) Cosa faresti tu?
La collaborazione e il consenso della vittima sono i prerequisiti più importanti per intervenire come testimone. Un intervento da parte di un testimone può comprendere parlare con la vittima, aiutarla ad accedere ai servizi sociali o, ad esempio, sostenerla nella denuncia di VD alla polizia.
Fattori che possono inibire o incoraggiare l’intervento dei testimoni:
Ulteriori informazioni sui fattori decisivi per l’intervento dei testimoni in caso di violenza domestica sono disponibili qui: https://eige.europa.eu/gender-based-violence/eiges-work-gender-based-violence/intimate-partner-violence-and-witness-intervention?lang=sl
5. Indicatori generali di violenza domestica negli adulti
“Spesso non ci sono indicatori visibili – quindi è fondamentale
chiedere al/alla paziente di parlare di violenza domestica durante la raccolta dell’anamnesi.”
Esiste un’intera gamma di indicatori che possono fungere da “campanello d’allarme” per gli operatori sanitari che indicano che un/una paziente potrebbe subire violenza domestica. Alcuni di questi sono quasi impercettibili. Pertanto, è importante che i professionisti rimangano attenti ai potenziali segnali e rispondano in modo appropriato. Si noti che nessuno o tutti questi segnali possono essere presenti o essere indicatori di altri problemi sanitari. Alcune vittime lasciano trapelare qualcosa durante il colloquio con il personale sanitario o il loro comportamento può essere indicativo di violenza.
I professionisti sanitari devono sempre chiedere informazioni sulla violenza domestica durante l’anamnesi. Per informazioni dettagliate sulla comunicazione, consultare il Modulo 3.
Le vittime si affidano agli operatori sanitari per l’ascolto e la ricerca di segnali e indizi. I professionisti sanitari è bene che svolgano il colloquio in privato, che prendano nota dei comportamenti, dei sentimenti e delle lesioni identificate e riferite, e che supportino le vittime in linea con le procedure della loro organizzazione e con le reti locali di presa in carico delle vittime.
Gli individui provenienti da contesti culturali diversi possono manifestare i sintomi in modo diverso. Quando comunicate con una potenziale vittima, tenete conto della vostra prospettiva, dei vostri pregiudizi e dei vostri stereotipi, poiché questi fattori possono influenzare il modo in cui valutate i sintomi. Ulteriori informazioni nel Modulo 8.
Si noti che nessuno o tutti questi indicatori potrebbero essere presenti o essere indicatori di altri problemi, ma possono servire come segnali di allarme e motivo di maggiore attenzione perché possono indicare una storia di VD.
Qui troverete una serie di potenziali indicatori fisici e psicologici per gli adulti e indicatori specifici per i gruppi vulnerabili. Nei capitoli successivi si troveranno anche indicatori specifici per la ginecologia/ostetricia, la chirurgia/il pronto soccorso, la pediatria e l’odontoiatria.
Possibili indicatori di salute
- Sintomi cronici, tra cui mal di testa, dolore o indolenzimento muscolare, articolare e alla schiena18
- Difficoltà a mangiare/dormire
- Sintomi cardiologici senza evidenza di malattia cardiaca (palpitazione, ipertensione arteriosa, infarto miocardico senza malattia coronarica ostruttiva)
Possibili indicatori psicologici
- Disagio emotivo, ad es. ansia, indecisione, confusione e ostilità19
- Autolesionismo o tentativi di suicidio 20
- Disturbi psicosomatici
- Disturbi del sonno e dell’alimentazione (ad es. anoressia, bulimia, abbuffate) 21
- Depressione/depressione pre-natale 22
- Isolamento sociale/impossibilità di accedere ai mezzi di trasporto o al denaro23
- Comportamento sottomesso/bassa autostima 24
- Paura del contatto fisico 25
- Abuso di alcol o droghe 26 27
Possibili indicatori comportamentali
- Frequente ricorso a cure mediche in strutture diverse
- Un continuo cambio del medico di base 28
- Intervallo di tempo sproporzionatamente lungo tra il verificarsi dell’infortunio e il trattamento
- Risposta incerta alle domande fatte durante l’anamnesi
- Negazione, spiegazioni contrastanti sulla causa dell’infortunio
- Comportamento iperprotettivo dell’accompagnatore e comportamento controllante di quest’ultimo
- Assenza frequente dal lavoro o dagli studi
- Risposta evasiva o vergogna riguardo alle lesioni
- Reazione ansiosa in presenza del partner o dei membri della famiglia
- Reazioni nervose al contatto fisico/movimenti rapidi e inaspettati
- Si spaventa facilmente
- Facilità al pianto quando vengono poste domande
- Reazioni di difesa estrema quando vengono poste domande specifiche
Possibili indicatori che si applicano specificamente al gruppo vulnerabile degli anziani:
Possibili indicatori di violenza domestica contro gli anziani
- Mancanza di igiene di base
- Pannolini bagnati
- Mancanza di ausili medici come deambulatori e dentiere
- Piaghe da decubito, ulcere da pressione
- Il caregiver parla dell’anziano come se fosse un peso
Alcuni operatori sanitari temono che discutere di suicidio possa indurre la persona a rischio ad agire il suicidio, ma in realtà, affrontare il tema del suicidio può ridurre la loro ansia e favorire la comprensione. Se la persona sta pensando o pianificando di commettere atti di autolesionismo o ha una storia recente di autolesionismo o è in estrema angoscia o agitazione, è bene non lasciarlo mai solo. E’ bene indirizzarlo immediatamente a una struttura sanitaria specializzata.
Focus su Ginecologia/Ostetricia, Chirurgia/Pronto Soccorso e Pediatria
6. Ginecologia/Ostetricia – Indicatori frequenti
6.1 Ginecologia
Possibili indicatori di violenza sessuale
- Lesioni ai genitali, all’interno delle cosce, al seno, all’ano
- Irritazioni e arrossamenti nella zona genitale
- Infezioni nell’area genitale
- Dolore al basso ventre e/o alla zona pelvica
- Malattie sessualmente trasmissibili
- Sanguinamento nella zona vaginale o rettale
- Dolore durante la minzione o la defecazione
- Dolore quando si è seduti o si cammina
- Forte timore di sottoporsi a esami nell’area genitale; rifiuto di sottoporsi agli esami.
- Forti crampi nella zona vaginale durante le visite ginecologiche
- Problemi sessuali
- Comportamento autolesionista
- Gravidanze/aborti indesiderati (ostetricia)
- Complicanze durante la gravidanza (ostetricia)29
- Aborti spontanei (ostetricia) 30
6.2 Ostetricia
“Quando si è in una relazione violenta, ci sono due condizioni in cui la violenza si intensifica: quando ci si lascia e durante la gravidanza!” 31
“L’omicidio è una delle principali cause di morte durante la gravidanza e il periodo postpartum”
Lawn RB, Koenen KC. Homicide is a leading cause of death for pregnant women in US. BMJ. 2022 (2)
Source: Jamieson, B. (2020). Exposure to Interpersonal Violence During Pregnancy and Its Association With Women’s Prenatal Care Utilization: A Meta-Analytic Review. Trauma, Violence, & Abuse, 21(5), 904–921. https://doi.org/10.1177/1524838018806511
Indicatori durante la gravidanza
I seguenti segni sono indicatori di violenza domestica durante la gravidanza; tuttavia non tutte le donne che sono ansiose e/o nervose nel contesto della gravidanza, delle visite mediche e/o traumatizzate dal parto, hanno sperimentato la violenza.
Tuttavia, è sempre importante esaminare i motivi individuali per cui una donna ha subito un trauma durante la gravidanza e il parto, ed è importante chiedere alle donne della violenza domestica. Per ulteriori informazioni su come comunicare, vedi il Modulo 3 mentre sulla valutazione medica – vedi il Modulo 4.
Le ostetriche, in particolare, hanno l’opportunità di osservare i segni psicologici della violenza, in quanto hanno un contatto stretto e continuo con le pazienti durante l’assistenza prenatale e post-natale e spesso questo può fornire loro una comprensione più profonda delle dinamiche familiari.
 | Bandiere rosse che dovrebbero metterti in allerta: · Si saltano molti appuntamenti · Aborto spontaneo o rifiuto di visite domiciliari di assistenti sanitari o sociali · Partner prepotente, eccessivamente sollecito e sempre presente · Abuso di sostanze da parte del partner o della paziente |
Possibili indicatori di violenza domestica osservati in ostetricia 32
- Lesioni fisiche/contusioni alle gambe e/o all’area vaginale di donne che hanno subito violenza domestica o stupro
- Appuntamenti mancati o non aderenza alla terapia
- Frequenti presentazioni in strutture sanitarie o ritardi nel cercare cure e/ consigli medici
- Partner prepotente o eccessivamente sollecito e sempre presente
- Lesioni in diversi stadi di guarigione che non corrispondono alla spiegazione fornita
- Gravidanza indesiderata o interruzione di gravidanza
- Infezioni sessualmente trasmissibili (IST)
- Disfunzioni sessuali
- Problemi ginecologici
- Ciclo mestruale difficoltoso o problemi di fertilità femminile
- Basso aumento di peso materno
- La vittima appare evasiva, socialmente ritirata ed è titubante
- Eventuali altri bambini attualmente indirizzati ad altri specialisti per problemi comportamentali/emotivi o di sviluppo
- Anamnesi nota di abusi nella famiglia d’origine
- Dolore pelvico cronico
- Sindrome dell’intestino irritabile cronico33
- Aborto spontaneo o altre complicazioni della gravidanza
- Parto prematuro 34
- Morte fetale
- Scarsa crescita fetale
Indicatori relativi al comportamento della paziente
- Irrequietezza, nervosismo, paura e dolore (in particolare in relazione all’esame vaginale)
- Tentativi di suicidio o pensieri suicidiari
- Cure prenatali inadeguate/ritardate
- Frequenti visite in ospedale o in clinica, soprattutto quando si presentano lesioni o sintomi vari o inspiegabili
- Abuso di sostanze
- Presenza di traumi giustificati con una storia confusa e contraddittoria
- Continui problemi di salute indefiniti e uno stato ansioso che non può essere sedato con la rassicurazione del medico
- Difficoltà a seguire le prescrizioni mediche, mancata risposta ai trattamenti prescritti
- Appuntamenti mancati
- Rifiuto delle visite domiciliari da parte di assistenti sociali, familiari o personale di consulenza pediatrica
Indicatori relativi al comportamento del partner
- Comportamento controllante del partner: iperprotettivo/parla al posto della donna
- Il partner che la accompagna è nervoso, irascibile, aggressivo, impetuoso, arrogante, invadente
Possibili indicatori di violenza domestica dopo la nascita
- Depressione post-partum della madre
- Morte materna
- Difficoltà a sviluppare una relazione con il neonato o con la neonata
- Neonato con basso peso alla nascita/lesioni/morte
Compito di riflessione
(1) Riflettere sul carico emotivo che ostetriche e ginecologi e possono sperimentare quando si tratta di casi di violenza domestica durante la gravidanza.
(2) Quali strategie potrebbero usare per far fronte alla tensione da coinvolgimento e mantenere il proprio benessere mentre forniscono supporto alle vittime?
Cliccate sulle crocette nei campi corrispondenti sotto ogni dicitura dell’illustrazione per trovare alcune citazioni di pazienti che raccontano come la violenza domestica possa verificarsi durante la gravidanza.
Caso studio: violenza durante la gravidanza
Mandy è una paziente di 23 anni, attualmente incinta di 28 settimane. Ho assistito al suo precedente parto e da allora sono il suo medico. La conoscevo abbastanza bene perché soffriva di asma e trascorreva più tempo del necessario nel mio ambulatorio. Mi occupavo anche di sua madre, di sua sorella e di sua nonna.
Non andava bene a scuola e frequentava persone violente. Anche se avevamo parlato di contraccezione nelle visite precedenti, non era costante nel prendere la pillola anticoncezionale. Pertanto, non è stata una sorpresa trovarla nel mio ambulatorio a chiedermi di assisterla per la gravidanza. La sua relazione era instabile, ma al momento viveva con il padre del bambino, un immigrato salvadoregno coinvolto nel traffico di droga. La gravidanza stava procedendo senza incidenti fino a quando Mandy si presenta con lividi facciali e dolore addominale.
Compito di riflessione
(1) Quali sono i possibili indicatori che in questo caso indicano la presenza di violenza domestica nella paziente incinta?
(2) Riflettere su come la violenza domestica durante la gravidanza possa influire sia sul benessere fisico ed emotivo della madre che sul feto in via di sviluppo. Quali sono le potenziali complicanze e come possono essere affrontate?
Caso adattato da The Medical Women’s International Association’s Interactive Violence Manual.
7. Chirurgia/Pronto soccorso – Indicatori frequenti 35 36 37
Il Pronto Soccorso è il luogo dove le vittime si presentano con segni visibili di lesioni. Oltre alle lesioni tipiche, vi sono anche indicatori sottili, ad esempio il modo in cui la vittima e l’autore del reato comunicano.
Possibili indicatori – adulti
- Le vittime di violenza domestica vengono sottoposte spesso ad esami radiologici, soprattutto per traumi fisici
- Lesioni inspiegabili o multiple
- Frequenti lesioni alla testa, al collo e al viso
- Lividi in vari stadi evolutivi
- Lesioni non spiegabili con l’anamnesi fornita
- Segni di morsi o ustioni insolite
- Lesioni su parti del corpo nascoste alla vista (inclusi seno, addome e/o genitali), soprattutto se in gravidanza
- Labbra screpolate
- Denti spaccati
- Atmosfera di disagio o insolita, paura, rigidità
- Sono gli accompagnatori e non la donna a rispondere a tutte le domande
- L’anamnesi relativa all’infortunio non corrisponde alle lesioni identificate
Ci sono potenziali differenze nella localizzazione delle lesioni dovute a violenza domestica a seconda che la vittima sia maschio o femmina.
Ad esempio, le femmine vengono più spesso prese a pugni nell’addome, in particolare quando sono incinta o presentano lesioni nella parte inferiore del seno.
Le regioni dove più spesso si trovano le lesioni, a seconda del sesso, sono contrassegnate nelle illustrazioni del corpo femminile o maschile qui sotto.

Corpo Maschile
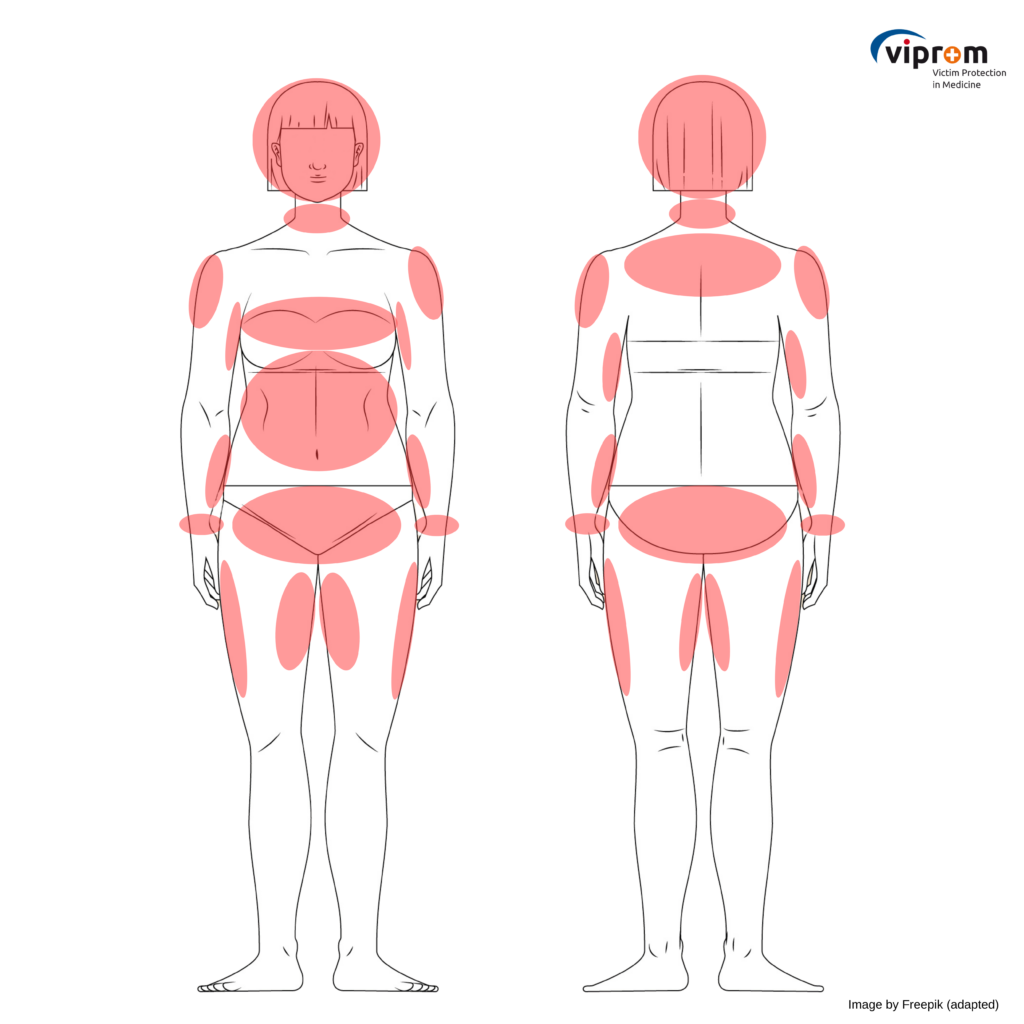
Corpo femminile
Image by Freepik (male) and Freepik (female): adapted
Possibili indicatori/Lesioni – bambini/e
- L’anamnesi descritta non è compatibile con le lesioni.
- Lesioni insolite, come ad esempio:
- Lesioni gravi di qualsiasi tipo
- Fratture frequenti
- Lesioni molto evidenti di qualsiasi tipo
- Aspetto insolito (ad es. ferite a stampo, come segni di morsi)
- Localizzazione insolita (“protetta”) delle lesioni (tra cui labbra, denti, cavità orale, palpebre, lobi delle orecchie, glutei, genitali, polpastrelli, ecc.)
- Lesioni (vecchie) non trattate
- Lesioni inspiegabili in bambini che ancora non si muovono autonomamente
- Lesione “non appropriata” per l’età del bambino; I neonati sani non hanno lividi. Anche i piccoli lividi, irrilevanti dal punto di vista medico, indicano una manipolazione inappropriata del neonato.
Attenzione: le lesioni interne gravi (ad es. fratture) possono anche non mostrare segni esteriori! Scuotere un neonato è pericoloso per la vita ma non mostra lesioni visibili esternamente.
Possibili indicatori di violenza domestica contro gli anziani
- Contusioni a carico dell’interno delle braccia, l’interno cosce, i palmi delle mani, le piante dei piedi, il cuoio capelluto, l’orecchio (padiglione auricolare), la zona mastoidea, i glutei
- Contusioni multiple e raggruppate
- Abrasioni alla zona ascellare (da contenzioni) o al polso e alle caviglie (da legature)
- Lesione del ponte nasale e delle tempie (segno che sono stati colpiti mentre indossavano gli occhiali)
- Ecchimosi periorbitali
- Lesioni orali
- Pattern di alopecia insolita
- Lesioni da pressione o ulcere non trattate in aree non lombosacrali
- Fratture non trattate
- Fratture che non coinvolgono l’anca, l’omero o le vertebre
- Lesioni in vari stadi di evoluzione
- Lesioni agli occhi o al naso
- Ustioni e scottature da contatto
- Emorragia o ematoma del cuoio capelluto
Caso studo: Abuso sugli anziani
Una delle mie pazienti da oltre 10 anni, di 87 anni, ha vissuto dopo la morte di sua figlia con suo genero in una casa unifamiliare. La paziente soffriva di insufficienza cardiaca e più volte si è presentata con ferite ed escoriazioni sulle gambe nel mio studio privato. «Corre sempre giù per le scale troppo in fretta!» disse il genero che l’accompagnava. Il comportamento del genero è stato piuttosto poco collaborativo e “strano”. La paziente ha insistito sul fatto che era stata accudita con gentilezza dal genero e che una nipote insieme ad un’infermiera che viveva nelle vicinanze si era presa cura di lei.
Compito per la riflessione
(1) Considerare gli indicatori in base ai comportamenti del genero presentati in questo caso. Che cosa potrebbero indicare e in che modo potrebbero essere collegati all’abuso o all’abbandono degli anziani?
(2) Considera il punto di vista della paziente mentre insiste sul fatto di essere stata accudita con gentilezza dal genero e curata da una nipote. In che modo questo potrebbe influenzare la tua visione delle cose e cosa potrebbe aiutarti a valutare meglio i veri sentimenti e i bisogni della paziente?
Caso tratto da: The Medical Women’s International Association’s Interactive Violence Manual
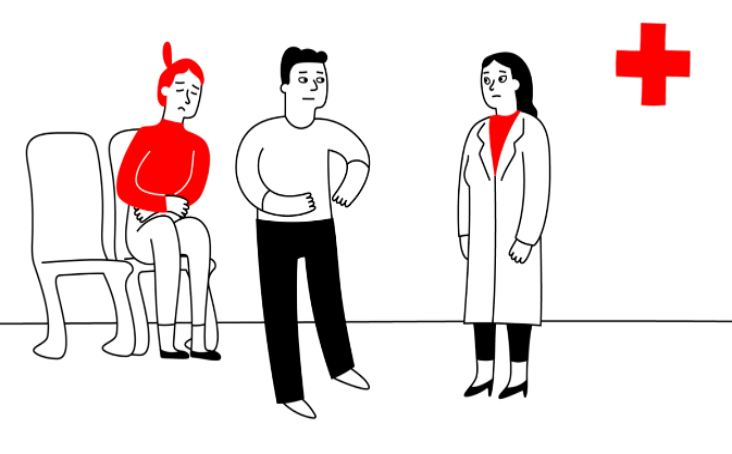
Scenario:
Julia ha avvertito forti dolori addominali e si reca al pronto soccorso di un ospedale. David, il suo partner, l’accompagna. Julia e David entrano nell’ambulatorio del pronto soccorso. Il dottor Anderson, il medico, li saluta e chiede a Julia di sedersi. Quando il medico fa delle domande, risponde David o interrompe Julia quando lei inizia a rispondere.
Compito
(1) Leggete la descrizione dell’immagine sopra e guardate l’immagine stessa: Quali “bandiere rosse” possono far sospettare un caso di VD?
Excursus: Reperti radiologici
La seguente descrizione si riferisce alla violenza domestica in particolare contro gli adulti (ad esempio, i partners). Un aspetto speciale nel contesto più ampio è l’abuso sui minori: i risultati radiologici possono essere decisivi per la conferma della VD.
Esempi di risultati radiologici, che possono indicare un caso di VD, possono essere trovati in questa fonte: https://radiopaedia.org/articles/intimate-partner-violence?lang=us
Lesioni comuni rilevabili con l’imaging
- Lesioni agli organi riproduttivi (anche durante la gravidanza, ad es. ematoma coriale)
- Fratture recenti (soprattutto nella regione facciale, ad es. frattura dell’osso nasale, frattura del pavimento orbitale, ma anche fratture delle estremità)
- Fratture non recenti e di tempo indeterminato (in particolare del viso, delle estremità e della colonna vertebrale)
- Lesioni dei tessuti molli (ad es. ematoma e lacerazione)
Valutazione dei risultati dell’imaging e del ruolo della radiologia
- I risultati radiologici e i dati di imaging contribuiscono alla documentazione dell’entità delle lesioni fisiche.
- Tuttavia, le caratteristiche delle lesioni in vittime adulte di violenza domestica sono simili a quelle provocate da altre cause di lesioni.
- Il valore predittivo positivo del solo esame radiologico per l’eventuale presenza di violenza domestica è limitato, ma può essere meglio valutato e quindi incrementato considerando il contesto clinico complessivo.
- Ciò può includere ad esempio lesioni che non corrispondono all’anamnesi e la presenza di lesioni multiple più o meno recenti e frequenti esami radiologici effettuati in passato.
- La visione complementare del caso da parte del radiologo e la situazione spesso un po’ più tranquilla durante la preparazione e la refertazione dei risultati degli esami (rispetto al pronto soccorso) possono quindi facilitare l’individuazione della VD.
8. Pediatria – Indicatore frequente
“Il continuo e deliberato cambio di pediatri è un possibile indicatore di VD e può portare ad un ritardo nel riconoscere bambini/e e adolescenti a rischio o già vittime.” 38
Qui troverete una serie di possibili indicatori di violenza nei bambini. 39
Possibili indicatori di violenza domestica
- Scarso aumento del peso (nei neonati)
- Reperti evidenti alla visita o altre indicazioni di trascuratezza
- Mancanza o inadeguatezza di cure mediche
- Scadenti condizioni di salute del bambino o della bambina
- Scadente stato nutrizionale del/della bambino/a o obesità estrema
- Abbigliamento inadeguato, ad es. indossare abiti a maniche lunghe e pantaloni nella stagione calda
- Difficoltà a mangiare/dormire
- Disturbi fisici
- Disturbi alimentari (compresi i problemi di allattamento al seno)
Possibili indicatori psicologici
- Comportamento e linguaggio aggressivo, lotta continua con i coetanei
- Passività, sottomissione
- Apparire nervoso e chiuso in sé stesso
- Difficoltà ad adattarsi ai cambiamenti
- Comportamento regressivo nei bambini e nelle bambine
- Disturbi dello sviluppo del linguaggio
- Malattie psicosomatiche
- Irrequietezza e problemi di concentrazione
- Comportamento dipendente, triste o riservato
- Enuresi
- Comportamento “fuori controllo”, ad esempio maltrattamento di animali 40
- Notevole calo del rendimento scolastico
- Assenze inspiegabili da scuola
- Iperprotettività o paura di lasciare la madre o il padre
- Furti e isolamento sociale
- Comportamento sessualmente violento
- Sentimento di inutilità
- Transizioni di genere
- Depressione, ansia e/o tentativi di suicidioMancanza di percezione dei limiti
Possibili lesioni
- L’anamnesi raccolta non è coerente con le lesioni.
- Lesioni insolite, ad esempio:
- Lesioni gravi di qualsiasi tipo
- Fratture frequenti
- Aspetto insolito (ad esempio, ferite a impronta come segni di morsi)
- Localizzazione insolita (“protetta”) delle lesioni (tra cui labbra, denti, cavità orale, palpebre, lobi delle orecchie, natiche, genitali, polpastrelli, e così via)
- Lesioni non trattate (vecchie lesioni)
- Lesioni inspiegabili in bambini e nelle bambine che non camminano
- Lesioni “insolite” per l’età del bambino o della bambina; i bambini e le bambine sani/e ed i neonati non presentano lividi. Anche piccoli lividi, irrilevanti dal punto di vista medico, indicano una manipolazione inappropriata del minore
- Lesioni dovute a un’alimentazione forzata o poco attenta:
- Contusioni (ecchimosi dei tessuti) delle labbra o della gengiva (dovute all’alimentazione forzata)
- Ustioni dovute al cibo troppo caldo
- Alimentazione forzata con il biberon: incisivi superiori con intrusione linguale, gengive che presentano una lacerazione rotonda, dovuta all’anello di plastica sulla tettarella di gomma.
Attenzione: Gravi lesioni interne (ad esempio, fratture) possono non essere visibili all’esterno! Lo scuotimento di un neonato è pericoloso per la vita e non è visibile all’esterno.
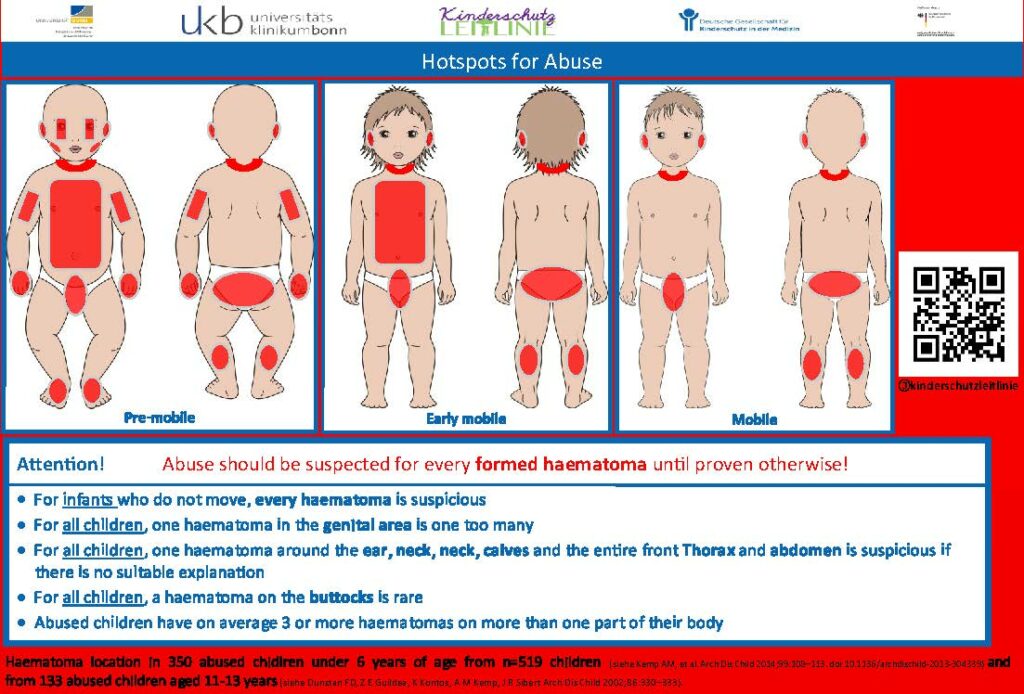
Note: Attenzione! Si deve sospettare un abuso per ogni ematoma formato, fino a prova contraria!
- Per i neonati che non si muovono, ogni ematoma è sospetto
- Per tutti/e i/le bambini/e, ogni ematoma nell’area genitale è uno di troppo
- Per tutti/e i/le bambini/e , ogni ematoma nell’area delle orecchie, del collo, della nuca, del polpaccio e l’intero fronte torace e addome è sospetto se non c’è una spiegazione adeguata
- Per tutti/e i/le bambini/e, un ematoma sui glutei è raro
- I minori abusati hanno in media 3 o più ematomi su più di una parte del loro corpo
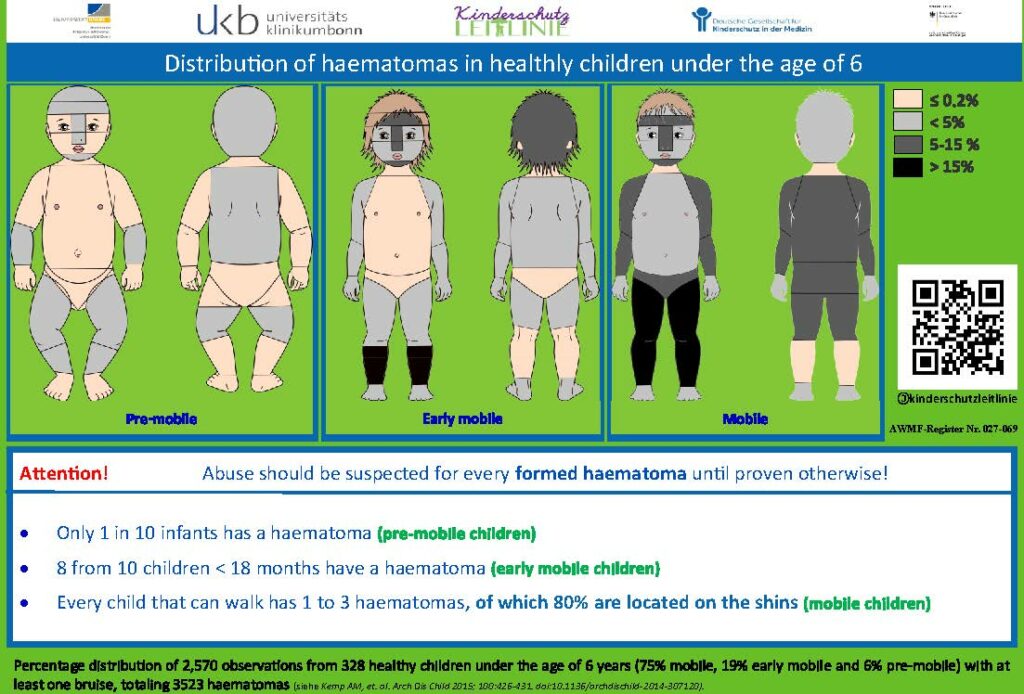
Note: Attenzione! Si deve sospettare un abuso per ogni ematoma formato, fino a prova contraria!
- Solo 1 bambino su 10 ha un ematoma (bambino/a che non è ancora autonomo nel movimento)
- 8 bambini su 10 di età inferiore a 18 mesi ha un ematoma (bambino/a che si muove precocemente)
- Ogni bambino/a che sa muoversi ha 1 o 3 ematoma, dei quali l’80% sono sugli stinchi (bambino/a che si muove autonomamente)
Fonte: Deutsche Gesellschaft für Kinderschutz in der Medizin (Kitteltaschen https://dgkim.de/?page_id=243)
Possibili indicatori di sospetto sui caregiver o sul comportamento dei genitori 41
- Anomalie psicologiche/malattie dei genitori/madre/padre
- Problemi dei genitori (ad esempio, aggressività, potenziale di violenza, delinquenza, mancanza di istruzione, conflitti coniugali).
- Famiglie che sperimentano fattori di stress psicosociale (ad es. povertà, disoccupazione, genitorialità precoce e/o singola, isolamento linguistico, nascite multiple, ritardi nello sviluppo del bambino o della bambina)
- Abuso di sostanze (indipendentemente dalla sostanza) e altre dipendenze nei genitori (ad esempio, dipendenza da gioco d’azzardo, sesso e shopping).
- Incapacità dei genitori di interpretare e rispondere correttamente ai segnali del minore; incapacità di soddisfare i bisogni del minore; mancanza di attaccamento al minore
- Mancanza di collaborazione/compliance alla terapia da parte dei genitori, ad es:
- Mancata osservanza delle raccomandazioni del personale medico, cura inadeguata dei minori malati cronici da parte dei genitori
- Mancata somministrazione di farmaci (regolari) al bambino e alla bambina, saltare gli appuntamenti delle visite di controllo del minore
- Non presentarsi agli appuntamenti (di follow-up) dopo una malattia/infortunio, frequenti assenze non giustificate negli appuntamenti medici; annullamento frequente degli appuntamenti medici.
 | Le bandiere rosse che devono mettere in allarme:42 • Gli ematomi evidenti sono preoccupanti nei neonati e nelle neonate che non si muovono. • In qualsiasi bambino/a, la presenza di un ematoma nell’area genitale è preoccupante. • In qualsiasi bambino, la presenza di ematomi in più regioni come l’orecchio, il collo, la nuca, i polpacci e l’intera parte anteriore del torace e dell’addome è eccessiva e sospetta, se non è disponibile un’anamnesi adeguata. • In qualsiasi bambino/a, la presenza di un ematoma nella zona dei glutei è molto rara. bambini/e abusati/e presentano in genere tre o più ematomi in più regioni. |
Caso Studio: Bambini a rischio in famiglie con violenza domestica
Questo caso riguarda Daniel, un bambino di 4 anni, e sua madre, la signora Luscak, di 27 anni, che ha avuto quattro diversi partner. La donna abusa di alcolici e occasionalmente esercita violenza nei confronti dei suoi partner. Parla poco l’inglese. Daniel ha una sorella, Anna, di 7 anni, avuta dal primo partner della mamma, e un fratello, Adam, di un anno, avuto dal quarto partner della mamma, Il signor A. In diverse occasioni la polizia è stata chiamata per episodi di violenza domestica, spesso complicati dall’ubriachezza di entrambi i genitori. In due occasioni la madre di Daniel ha preso dei sonniferi con l’intenzione di suicidarsi. La famiglia ha cambiato casa in numerose occasioni a causa dell’impossibilità di pagare l’affitto. Quando era incinta di Adam, il signor A. ha esortato la signora Luscak di interrompere la gravidanza. La donna ha saltato 4 appuntamenti prenatali. A un certo punto è stata ricoverata in ospedale e il signor A. le ha tolto la flebo dal braccio e la donna si è auto-dimessa. Il giorno prima, quando è stato visitato al pronto soccorso Daniel presentava una frattura a spirale al braccio sinistro, per essere saltato dal divano con la sorella. I lividi sulla spalla e sul basso ventre sono stati spiegati dalla madre come dovuti a cadute regolari dalla bicicletta. Nonostante gli incontri con gli operatori sanitari, la lunga storia di violenza domestica non è stata presa in considerazione. Quando Daniel ha iniziato la scuola, le assenze sono state frequenti, come anche per la sorella Anna. Gli insegnanti si sono preoccupati perché Daniel era notevolmente dimagrito, sembrava sempre affamato e prendeva il cibo dai cestini degli altri bambini. Daniel non parla bene l’inglese, è timido e riservato e non parla con gli insegnanti.
Compito di riflessione
1) Riflettete sui numerosi segnali e bandiere rosse presenti nel caso di Daniel. Quali erano gli indicatori precoci di un potenziale abuso e come avrebbero potuto essere identificati prima?
(2) Quali sono state le occasioni mancate di intervento e di sostegno da parte del personale sanitario? Come si sarebbe potuto fare meglio?
Caso tratto da The Medical Women’s International Association’s Interactive Violence Manual
Focus sull’odontoiatria: Identificazione delle vittime di violenza domestica
9. Dentisti
“I dentisti si trovano nella posizione unica di essere la prima linea di difesa nell’identificare le prove di un’aggressione”. 43
I dentisti sono importanti primi soccorritori nell’identificare la violenza domestica
“IL mio dentista si è accorto dei miei problemi perché ha notato che ero molto emotiva durante una visita l’anno scorso. Ha gestito la cosa con delicatezza (così come la sua infermiera) e mi ha anche consegnato delle informazioni stampate sulle agenzie di polizia, di supporto alle vittime e di abuso domestico. Anche se all’epoca negavo di averne bisogno, ho continuato ad approfondirle e ad utilizzarle. Mi hanno salvata!” 44
“Non ero consapevole delle conseguenze fisiche che la violenza aveva avuto su di me fino a un paio d’anni fa, quando ho dovuto fare una radiografia panoramica del viso per un intervento dentistico. Dopo aver lasciato il dentista e aver guidato fino a casa, il medico mi ha contattato per chiedermi se avessi mai avuto un grave incidente stradale. Alla mia risposta negativa, mi spiegò che avevo numerose fratture calcificate e disallineate e guarite nel viso. L’effetto di questa notizia fu per me straordinario. Mi sedetti in macchina sul ciglio della strada e piansi. Sembra ridicolo ora, col senno di poi, essere stata così scioccata e così profondamente rattristata da questa informazione. Eppure è stato come se qualcuno mi avesse consegnato un certificato che diceva ‘sei stata davvero maltrattata in modo orribile e possiamo vederlo, e per la prima volta nessuno mi stava incolpando.” 45
Compito di riflessione
(1) Leggete le due citazioni. Perché pensate che i dentisti siano importanti come primi soccorritori per identificare la violenza domestica?
“Penso che, essendo titolari di uno studio dentistico, siamo nella posizione ideale [per chiedere informazioni sulla VD], soprattutto quando conosciamo meglio i nostri pazienti. Siamo in grado di rispondere ai cambiamenti di comportamento e credo che sia lo screening sia l’identificazione della VD siano di vitale importanza.” 46
Perché i dentisti sono in grado di identificare le vittime di VD?

Trascorrono in media 30-60 minuti con i loro pazienti, rispetto a una media di 7-10 minuti per i medici di base. 47

I dentisti sono in grado di conoscere meglio i pazienti grazie ai controlli di routine o alle terapie con diverse sessioni di trattamento. In questo caso, vedono i pazienti più volte nell’arco di 12 mesi e sono quindi in grado di rilevare i cambiamenti di comportamento e di conseguenza di approcciare il/la paziente. 48

Molte vittime di violenza domestica spesso disdicono le visite mediche in caso di ferite alla testa, al collo o al viso, ma al contrario tendono a non cancellare le visite dentistiche. 49

Diversi studi riportano che le lesioni alla testa, al collo e al viso si verificano nel 40-75% dei casi, poiché si tratta di un’area non protetta e quindi facilmente raggiungibile. Il fatto che le lesioni siano così visibili possono dimostrare la superiorità dell’aggressore. Una donna che deve essere curata per una ferita al volto ha una probabilità su tre di essere vittima di violenza domestica. 50 51
Image (clock) by Vecteezy / Image (calendar) by Freepik / Image (mobilephone) of katemangostar by Freepik / Image (face) of Ambiguous Vectors by Vecteezy
Il video evidenzia che l’identificazione delle vittime di violenza domestica può svolgere un ruolo importante anche nell’ambulatorio dentistico. È importante che i dentisti facciano domande specifiche sulla violenza domestica, che seguano i casi in cui sospettano la presenza di violenza domestica e che documentino tempestivamente i reperti e le lesioni che potrebbero essere collegati alla violenza domestica, in modo da poterli eventualmente utilizzare in tribunale.
Possibili indicatori di violenza domestica in odontoiatria
Indicatori nell’area collo-viso 52 – Trauma facciale (sinonimo=trauma maxillo-facciale)
Le lesioni della regione testa-collo-faccia sono considerate un indicatore significativo di VD. Gli odontoiatri e i chirurghi dovrebbero essere in grado di riconoscere i traumi maxillo-facciali nella regione della testa e del collo come possibile indicatore di VD. Da diversi studi emerge che i traumi maxillo-facciali nelle donne sono associati alla VD nel 50% dei casi, e l’area più colpita è il terzo medio del viso, nel 60% dei casi.
Definizione
IL trauma maxillo-facciale è un danno ai tessuti molli o alle ossa del viso che può essere causato da una lesione traumatica come una caduta, un urto o un colpo.
Un trauma facciale include:
- Lesioni dei tessuti molli del viso, come escoriazioni, lividi, abrasioni, tagli, graffi, ematomi, ustioni e ferite lacero-contuse.
- Fratture maxillo-facciali associate alla VD, che possono includere: dolore, gonfiore, ematoma, emorragia, deformità del viso, difficoltà a respirare o a parlare, perdita della sensibilità o della vista.
- Lesioni ossee traumatiche: fratture del naso, dell’osso zigomatico, della mascella superiore e inferiore e dell’orbita oculare.
In un periodo di 5 anni (1992-1996), in un ospedale di Portland (USA) sono state documentate le lesioni dei pazienti ricoverati per violenza domestica. 53
Cliccate su ogni percentuale (“crocetta” nel campo di riferimento) per aprire le informazioni corrispondenti.
I traumi facciali comportano le seguenti lesioni (in ordine decrescente di frequenza):
- lesioni dei tessuti molli: contusione, abrasione e lacerazione
- frattura della mascella
- frattura dentale: nella metà dei casi si tratta di fratture della corona, seguite da fratture della radice, sublussazioni e da intrusioni
- frattura dello zigomo
- frattura nasale
In questi casi, i chirurghi maxillo-facciali devono: 54 55 56 57
- Eseguire un esame della testa e del collo.
- Valutare l’articolazione temporo-mandibolare: se c’è stato un trauma potrebbe essere un segno di violenza o abuso.
- Valutare eventuali lesioni a labbra, lingua, palato, frenuli causate da traumi ripetuti da violenza. In tal caso, valutare soprattutto la diversa localizzazione temporale.
- Ispezionare la pelle per verificare la presenza di abrasioni, lividi, ustioni in via di guarigione, segni di morsi non autoinflitti; ispezionare gli occhi e il naso (ad esempio, ecchimosi, ematomi, petecchie).
- Valutare le fratture che si verificano nella parte anteriore del cranio. Spesso sono il risultato di un trauma diretto alla fronte. Le fratture dell’osso frontale possono manifestarsi in vari modi: dal dolore e dal gonfiore iniziali alle ecchimosi visibili e, in alcuni casi, possono persino alterare la forma della fronte.
- Valutare le fratture del naso, tra le lesioni più comuni quando si tratta di traumi facciali.
- Valutare le fratture dell’orbita e delle ossa prominenti dello zigomo, tra le più delicate e complesse da trattare. Queste possono compromettere la mobilità dell’occhio e causare gonfiore e lividi.
- Valutare una frattura della mascella superiore che può compromettere seriamente la funzionalità quotidiana.
- Valutare il trauma dell’estremità arrotondata della mandibola che si collega all’osso temporale del cranio. Le fratture della mandibola, o del mascellare inferiore, rappresentano uno dei traumi facciali più difficili da gestire. Oltre a compromettere le normali funzioni della bocca, incidono sulla capacità di aprirla e chiuderla correttamente. Queste fratture possono determinare una serie di sintomi oltre al dolore, come anestesia, parestesia e disestesia. Alcuni pazienti possono anche riferire ipoestesia o iperestesia.
- Valutare le fratture del condilo mandibolare, che coinvolgono le parti arrotondate della mandibola, quelle che formano un’articolazione con l’osso temporale del cranio, consentendoci di aprire e chiudere la bocca. Oltre al dolore, una lesione in quest’area può compromettere seriamente la mobilità della bocca.
- Valutare le fratture che coinvolgono sia la mascella superiore che la mandibola. Sono fratture particolarmente complesse perché interessano sia la parte superiore che quella inferiore della bocca. Questo tipo di trauma può avere effetti drastici sulla normale funzione orale, limitando la capacità di masticare, parlare e persino respirare.
- Valutare lo schiacciamento facciale, che indica fratture multiple simultanee in diverse aree del viso e che coinvolgono la maggior parte, se non tutte, le ossa facciali. La frantumazione facciale può portare a fratture combinate, rendendo le ossa facciali particolarmente instabili. Questa instabilità può causare movimento e deformazione di frammenti ossei, compromettendo l’integrità strutturale del cranio e del viso.
Descrizioni più dettagliate delle lesioni in ogni punto del viso sono disponibili cliccando sulla crocetta nel campo corrispondente.
Image by Freepik
Indicatori nella zona della bocca e dei denti
Cliccate su ogni crocetta nel campo corrispondente a ciascuna bocca per avere informazioni specifiche sugli indicatori di VD dell’area della bocca e dei denti: 60 61
Image by brgfx Image on Freepik.
Una tabella che riassume tutti gli indicatori rilevanti nell’area collo-viso è disponibile qui:
Indicatori per l’abuso di minori e la trascuratezza di minori
L’abuso e la trascuratezza sono entrambe forme di violenza domestica, ma si differenziano l’una dall’altra (si veda la tabella sottostante): 64 65
| Forma di VD | Abuso | Trascuratezza* |
|---|---|---|
| Fisica | Lesioni violente e non accidentali | · Cura inadeguata e/o assistenza sanitaria deficitaria per un periodo di tempo prolungato (ad esempio, “trascuratezza dentale”), malnutrizione, igiene personale inadeguata, abbigliamento inadeguato · Stato cronico di assistenza inadeguata |
| Emotiva | Danno psicologico dovuto a richieste eccessive, minacce, innesco di paure e sentimenti di inferiorità (“vorrei che non fossi mai nato/a”) | Persistente e ripetuto disinteresse per i bisogni emotivi del minore, privazione di cure, amore e sicurezza. |
| Sessuale | Coinvolgimento attivo e passivo del minore in atti sessuali |

Possibili indicatori di abuso fisico sui minori che possono essere osservati nello studio dentistico:66 67
- Lacerazione del frenulo
- Lacerazione del frenulo. Questo sanguina molto (ai profani sembra ancora più sangue perché si mescola con la saliva), quindi i genitori di solito si rivolgono subito al medico o al servizio di emergenza in caso di incidente.
- Se la lacerazione è in via di guarigione da diversi giorni, la guarigione secondaria ha spesso l’aspetto di un’infiammazione, almeno per i non addetti ai lavori. Spesso il bambino viene portato solo dal dentista. State attenti e chiedete una spiegazione plausibile.
- Lesioni ai denti
- Denti con fratture, lussazioni, devitalizzazioni post-traumatiche.
- Lussazioni ed estrusioni del dente in direzione buccale: sospetto di maltrattamento, ad esempio rimozione forzata del ciuccio.
- Fratture a forma di stella nello smalto causate da un colpo con un anello al dito senza ferire le labbra, molto atipiche per un trauma accidentale.
- Nei traumi accidentali, le fratture dentali si presentano di solito con le linee prismatiche dello smalto, le intrusioni e le lussazioni dentali di solito in direzione linguale o apicale!
- Informazioni generali
- Lesioni in diversi stadi di guarigione.
- Lesioni inusuali o con localizzazione atipica: le lesioni bilaterali del labbro o gli ematomi del mento si verificano solo a causa del pizzicamento.
“La negligenza è la forma più comune di pericolo per i bambini” 68
Trascuratezza fisica: Gli indicatori di trascuratezza fisica si trovano nel Modulo 1
Trascuratezza dentale
Definizione
La società inglese di odontoiatria pediatrica afferma:
“La trascuratezza dentale è definita come il persistente mancato soddisfacimento dei bisogni di salute orale di base di un bambino, che può comportare una grave compromissione della salute o dello sviluppo orale o generale del bambino”. 69
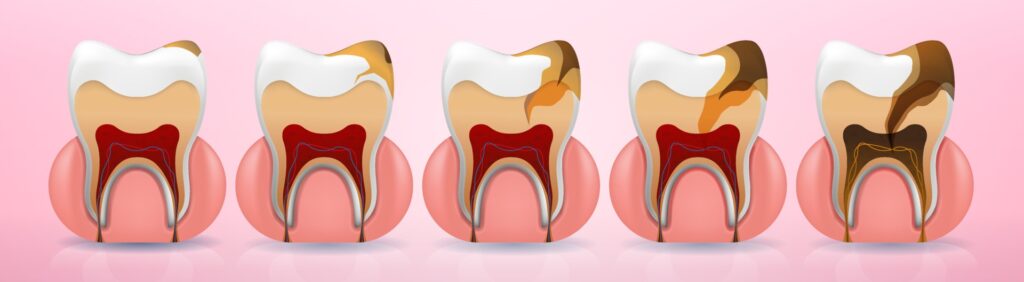
- La trascuratezza dentale porta spesso a uno stato persistente di lesioni cariose non trattate. Non esiste un valore soglia specifico che definisca la trascuratezza dentale in base al numero di lesioni cariose. Tuttavia, è accertato che nella dentizione permanente dei bambini trascurati, le lesioni cariose non trattate si presentano con una frequenza otto volte superiore rispetto ai bambini non trascurati.70
- In caso di carie o di trauma dentale, si consiglia di parlare con il minore e con il suo tutore legale dopo aver escluso una diagnosi differenziale e prima di formulare un sospetto di negligenza dentale. Si deve considerare:
- La compromissione dovuta alla carie
- La durata e gravità della carie
- La conoscenza e la consapevolezza della salute e dell’igiene orale
- La volontà, la capacità e la disponibilità a trattare la carie.
- Se il genitore/tutore è consapevole della malattia e della necessità di curarla, ma si rifiuta di fornire al figlio o alla figlia cure e supporto per l’igiene orale o non rispetta l’appuntamento con il dentista, si tratta di un’importante indicazione di trascuratezza. 71
Carie della Prima Infanzia (CPI)
“La “carie da biberon” come manifestazione di negligenza infantile: 72
- Carie dei denti da latte, si manifesta dopo l’eruzione dei primi denti da latte e al più tardi fino all’inizio del cambio dei denti (6° anno di vita).
- Causa: bevande zuccherate somministrate tramite biberon e cure dentarie inadeguate.
3 gradi di gravità secondo Wyne:
Tipo 1: da lieve a moderato
– Carie isolate sui molari da latte e sugli incisivi da latte
Tipo 2: da moderato a grave
– Carie sulle superfici palatali degli incisivi decidui dell’arcata superiore, mentre i denti inferiori sono privi di carie.
– A seconda dell’età, sono colpiti anche i molari decidui.
Tipo 3: grave
– Carie su quasi tutti i denti decidui, compresi gli incisivi inferiori.
– Sono colpite aree che solo raramente presentano carie
Carie iniziale o forme precoci di carie infantile sugli incisivi superiori da latte:

3A) Carie iniziale curate per tempo sugli incisivi superiori. Le bande biancastre sono ora lucide e lisce grazie alla remineralizzazione. La localizzazione suggerisce che i denti non sono stati spazzolati, soprattutto nel primo anno di vita, ma anche che, allo stato attuale, sono stati spazzolati bene, (cioè sono state seguite le raccomandazioni).
3B) I denti anteriori mascellari con carie, riconoscibili solo dopo la rimozione della placca massiva, in un bambino di 12 mesi rappresentano un marcatore precoce di trascuratezza almeno per quanto riguarda l’igiene orale. Ciò non è dovuto solo a una temporanea mancanza di cure dentistiche, ma anche ad un’elevata frequenza di consumo di bevande zuccherate attraverso il biberon. Fortunatamente, un cambiamento nelle abitudini di pulizia e alimentari potrebbe inattivare la carie, prevenire il mal di denti e il conseguente trattamento.
Forme gravi di carie nella prima infanzia (4 anni) con, in particolare, i denti anteriori mascellari gravemente danneggiati. Presentano un tipico modello di carie che è un chiaro marcatore di trascuratezza infantile (almeno di negligenza dentale).

4A) Lo spazzolamento dei denti sembra essere migliorato significativamente in seguito alle informazioni/istruzioni fornite ai genitori durante le visite preliminari su come eseguire lo spazzolamento a casa. Dal punto di vista clinico, non vi è alcuna evidenza di una fistola dentogena e nemmeno di un ascesso. Il grado di inattivazione delle lesioni estese suggerisce un miglioramento significativo, o almeno un cambiamento di comportamento più duraturo per quanto riguarda l’igiene orale e l’alimentazione.
4B) Anche in questo caso, il grado di inattivazione della carie che aveva colpito i denti in modo esteso indica un cambiamento significativo nel comportamento di igiene orale a casa e nella dieta. Tuttavia, la placca dentale matura è ancora parzialmente visibile e si può diagnosticare un ascesso nella regione 54, che è associato a una precedente necrosi pulpare con dolore e il rischio di una tendenza a diffondersi verso l’occhio. È quindi necessario un trattamento odontoiatrico acuto, che può essere eseguito in anestesia a causa dell’ampia portata del trattamento per questo piccolo bambino.
Caso studio: Trascuratezza dentale

Una bambina viene nel vostro ambulatorio dentistico con la madre. Ha circa cinque anni. Notate che la bambina, a differenza della maggior parte delle altre bambine della sua età, è molto tranquilla. È anche molto più piccola e magra. Notate anche che la bambina indossa abiti chiaramente sporchi. Inoltre, non si sente bene durante la visita e tutti i suoi denti da latte sono gravemente danneggiati dalla carie. La bambina dice che alcuni denti le fanno male. La madre afferma che i denti sono scuri e scoloriti da tanto tempo, cioè da diversi anni.
Compito di riflessione
(1) Quali potrebbero essere le possibili cause o i motivi del cattivo stato dentale della bambina?
Cliccate su ogni crocetta nel campo corrispondente per ottenere informazioni specifiche sui diversi scenari.
Caso studio: Carie nella prima infanzia

Un ragazzo viene nel vostro studio dentistico.
Si presenta con questo stato dentale.
Compito di riflessione
(1) Osserva questa foto. Descrivi ciò che vedi.
(2) Qual è la diagnosi? Quale può essere la ragione di questo cattivo stato dentale? Cliccare qui per ulteriori informazioni sulla diagnosi:
(3) Cosa faresti come dentista come prossimi passi?
Soluzione del compito:
Le lesioni cariose attive, in particolare nei denti anteriori mascellari con il tipico pattern CPI (Carie della Prima Infanzia), sono la prova di una trascuratezza cronica. Il colore violaceo della placca macchiata e la natura morbida delle lesioni della dentina sottolineano l’attività del processo cariogeno e richiedono il più rapido cambiamento del comportamento di pulizia e di alimentazione.
Quiz: Indicatori in odontoiatria
Fonti
- https://www.abuseisnotlove.com/de-de/signs ↩︎
- Sondern, Lisa & Pfleiderer, Bettina. (2021). Medical doctors are important frontline responders in domestic violence-fighting networks – but it is challenging to have them actively involved. European Law Journal. 21. p. 141 – 150. https://www.researchgate.net/publication/353453383_Medical_doctors_are_important_frontline_responders_in_domestic_violence-fighting_networks_-_but_it_is_challenging_to_have_them_actively_involved ↩︎
- Sondern, Lisa & Pfleiderer, Bettina. (2021). Medical doctors are important frontline responders in domestic violence-fighting networks – but it is challenging to have them actively involved. European Law Journal. 21. p. 141 – 150. https://bulletin.cepol.europa.eu/index.php/bulletin/article/view/414/333 ↩︎
- Stiles, Melissa. (2003). Witnessing domestic violence: The effect on children. American family physician. 66. 2052, 2055-6, 2058 passim. ↩︎
- Mellar, B. M., Hashemi, L., Selak, V., Gulliver, P. J., McIntosh, T. K. D., & Fanslow, J. L. (2023). Association Between Women’s Exposure to Intimate Partner Violence and Self-reported Health Outcomes in New Zealand. JAMA network open, 6(3), e231311. https://doi.org/10.1001/jamanetworkopen.2023.1311 ↩︎
- https://www.ohchr.org/en/instruments-mechanisms/instruments/convention-rights-child ↩︎
- https://www.gewalt-ist-nie-ok.de/de/was-ist-zu-hause-los/welche-folgen-hat-haeusliche-gewalt-fuer-dich, 11. Dezember 2023 ↩︎
- https://www.gewalt-ist-nie-ok.de/de/was-ist-zu-hause-los/welche-folgen-hat-haeusliche-gewalt-fuer-dich, 11. Dezember 2023 ↩︎
- After: Danese A, Widom CS (2023). Associations Between Objective and Subjective Experiences of Childhood Maltreatment and the Course of Emotional Disorders in Adulthood. JAMA Psychiatry. 80, 1009-1016. doi: 10.1001/jamapsychiatry.2023.2140. ↩︎
- Lee, V.M., Hargrave, A.S., Lisha, N.E. et al (2023). Adverse Childhood Experiences and Aging-Associated Functional Impairment in a National Sample of Older Community-Dwelling Adults. J GEN INTERN MED
https://doi.org/10.1007/s11606-023-08252-x ↩︎ - Stiles, Melissa. (2003). Witnessing domestic violence: The effect on children. American family physician. 66. 2052, 2055-6, 2058 passim ↩︎
- Stiles, Melissa. (2003). Witnessing domestic violence: The effect on children. American family physician. 66. 2052, 2055-6, 2058 passim ↩︎
- Moylan CA, Herrenkohl TI, Sousa C, Tajima EA, Herrenkohl RC, Russo MJ (2010). The Effects of Child Abuse and Exposure to Domestic Violence on Adolescent Internalizing and Externalizing Behavior Problems. J Fam Violence. 25(1):53-63. doi:10.1007/s10896-009-9269-9 ↩︎
- Monnat SM, Chandler RF (2015). Long Term Physical Health Consequences of Adverse Childhood Experiences. Sociol Q. 56(4):723-752. doi:10.1111/tsq.12107 ↩︎
- Vargas, L. Cataldo, J., Dickson, S. (2005). Domestic Violence and Children . In G.R. Walz & R.K. Yep (Eds.), VISTAS: Compelling Perspectives on Counseling. Alexandria, VA: American Counseling Association; 67-69. ↩︎
- Felitti V.J. et al (1998), ‘The Relationship of Adult Health Status to Childhood Abuse and Household Dysfunction’, American Journal of Preventive Medicine, Vol. 14, pp. 245-258 ↩︎
- https://eige.europa.eu/gender-based-violence/eiges-work-gender-based-violence/intimate-partner-violence-and-witness-intervention?lang=sl ↩︎
- Department of Health and Social Care (2017): Responding to domestic abuse: A resource for health professionals: https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/597435/DometicAbuseGuidance.pdf ↩︎
- RACGP (2014): Abuse and Violence: Working with our patients in general practice: https://www.racgp.org.au/clinical-resources/clinical-guidelines/key-racgp-guidelines/view-all-racgp-guidelines/white-book ↩︎
- Women’s Legal Service NSW (2019): When she talks to you about the violence – A toolkit for GPs in NSW: https://www.wlsnsw.org.au/wp-content/uploads/GP-toolkit-updated-Oct2019.pdf ↩︎
- Women’s Legal Service NSW (2019): When she talks to you about the violence – A toolkit for GPs in NSW: https://www.wlsnsw.org.au/wp-content/uploads/GP-toolkit-updated-Oct2019.pdf ↩︎
- RACGP (2014): Abuse and Violence: Working with our patients in general practice: https://www.racgp.org.au/clinical-resources/clinical-guidelines/key-racgp-guidelines/view-all-racgp-guidelines/white-book ↩︎
- Western Australian Family and Domestic Violence Common Risk Assessment and Risk Management Framework (2023),p.1, Factsheet: https://www.wa.gov.au/system/files/2021-10/CRARMF-Fact-Sheet-2-Indicators-of-FDV.pdf ↩︎
- RACGP (2014): Abuse and Violence: Working with our patients in general practice: https://www.racgp.org.au/clinical-resources/clinical-guidelines/key-racgp-guidelines/view-all-racgp-guidelines/white-book ↩︎
- RACGP (2014): Abuse and Violence: Working with our patients in general practice: https://www.racgp.org.au/clinical-resources/clinical-guidelines/key-racgp-guidelines/view-all-racgp-guidelines/white-book ↩︎
- RACGP (2014): Abuse and Violence: Working with our patients in general practice: https://www.racgp.org.au/clinical-resources/clinical-guidelines/key-racgp-guidelines/view-all-racgp-guidelines/white-book ↩︎
- Women’s Legal Service NSW (2019): When she talks to you about the violence – A toolkit for GPs in NSW: https://www.wlsnsw.org.au/wp-content/uploads/GP-toolkit-updated-Oct2019.pdf ↩︎
- Hegarty (2011): Intimate partner violence – Identification and response in general practice, Aust Fam Physician. 2011 Nov;40(11):852-6. https://www.racgp.org.au/getattachment/5c90283f-fa0d-44dc-a9b5-edd7ed7776c6/Intimate-partner-violence.aspx ↩︎
- Mamun, A., Biswas, T., Scott, J., Sly, P. D., McIntyre, H. D., Thorpe, K., Boyle, F. M., Dekker, M. N., Doi, S., Mitchell, M., McNeil, K., Kothari, A., Hardiman, L., & Callaway, L. K. (2023). Adverse childhood experiences, the risk of pregnancy complications and adverse pregnancy outcomes: a systematic review and meta-analysis. In BMJ Open (Vol. 13, Issue 8, p. e063826). BMJ. https://doi.org/10.1136/bmjopen-2022-063826 ↩︎
- Mamun, A., Biswas, T., Scott, J., Sly, P. D., McIntyre, H. D., Thorpe, K., Boyle, F. M., Dekker, M. N., Doi, S., Mitchell, M., McNeil, K., Kothari, A., Hardiman, L., & Callaway, L. K. (2023). Adverse childhood experiences, the risk of pregnancy complications and adverse pregnancy outcomes: a systematic review and meta-analysis. In BMJ Open (Vol. 13, Issue 8, p. e063826). BMJ. https://doi.org/10.1136/bmjopen-2022-063826 ↩︎
- Lawn RB, Koenen KC. (2022) Homicide is a leading cause of death for pregnant women in US. BMJ.;379:o2499. doi: 10.1136/bmj.o2499. PMID: 36261146. ↩︎
- https://skprevention.ca/pregnancy/ ↩︎
- Hagemann-White C & Bohne S. (2003) Versorgungsbedarf und Anforderungen an Professionelle im Gesundheitswesen im Problembereich Gewalt gegen Frauen und Mädchen. Expertise für die Enquêtekommission ‘Zukunft einer frauengerechten Gesundheitsversorgung in Nordrhein-Westfalen’. Universität Osnabrück. https://www.yumpu.com/de/document/read/5430947/versorgungsbedarf-und-anforderungen-an-professionelle-im ↩︎
- https://skprevention.ca/pregnancy/ ↩︎
- Wu V, Huff H, Bhandari M. “Pattern of Physical Injury Associated with Intimate Partner Violence in Women Presenting to the Emergency Department: A Systematic Review and Meta-Analysis”. Trauma Violence Abuse 2010, 11(2):71–82.
https://doi.org/10.1177/1524838010367503 ↩︎ - B. Gosangi et al., Imaging patterns of thoracic injuries in survivors of intimate partner violence (IPV). Emerg Radiol 2023, 30:71-84
https://radiopaedia.org/articles/intimate-partner-violence?lang=us ↩︎ - S.I.G.N.A.L. e.V. (2018). Gerichtsfeste Dokumentation und Spurensicherung nach häuslicher und sexueller Gewalt. Empfehlungen für Arztpraxen und Krankenhäuser in Berlin:
https://www.signal-intervention.de/sites/default/files/2020-04/Infothek_Empfehlungen_Doku_2018_1.pdf ↩︎ - https://www.aerzteblatt.de/nachrichten/124955/Bei-Missbrauchsverdacht-Koalition-in-NRW-will-Schweigepflicht-lockern, accessed 10. October 2023 ↩︎
- Hegarty (2011): Intimate partner violence – Identification and response in general practice. Aust Fam Physician. 2011 Nov;40(11):852-6. ↩︎
- Mota-Rojas D, Monsalve S, Lezama-García K, Mora-Medina P, Domínguez-Oliva A, Ramírez-Necoechea R, Garcia RdCM (2022). Animal Abuse as an Indicator of Domestic Violence: One Health, One Welfare Approach. Animals. 12(8):977. https://doi.org/10.3390/ani12080977 ↩︎
- https://www.aerzteblatt.de/nachrichten/124955/Bei-Missbrauchsverdacht-Koalition-in-NRW-will-Schweigepflicht-lockern, accessed 10. October 2023 ↩︎
- https://www.aerzteblatt.de/nachrichten/124955/Bei-Missbrauchsverdacht-Koalition-in-NRW-will-Schweigepflicht-lockern, accessed 10. October 2023 ↩︎
- https://healthsciences.arizona.edu/news/releases/dentists-can-be-first-line-defense-against-domestic-violence ↩︎
- Femi-Ajao, O. (2021). Perception of women with lived experience of domestic violence and abuse on the involvement of the dental team in supporting adult patients with lived experience of domestic abuse in England: a pilot study. International journal of environmental research and public health, 18(4), S.5
https://www.mdpi.com/1660-4601/18/4/2024 ↩︎ - Royal Commission into Family Violence: Report and recommondations (2016). The role of the health system, p.24
http://rcfv.archive.royalcommission.vic.gov.au/MediaLibraries/RCFamilyViolence/Reports/RCFV_Full_Report_Interactive.pdf ↩︎ - Owner of a dental practice and senior dentist, more than 10 years of professional experience ↩︎
- Shanel-Hogan, K. A., Mouden, L. D., Muftu, G. G., & Roth, J. R. Enhancing dental professionals’ response to domestic violence. Enhancing dental professionals’ response to domestic Violence, National health resource center on domestic violence, San Francisco.
https://www.ihs.gov/doh/portal/feature/DomesticViolenceFeature_files/EnhancingDentalProfessionalsResponsetoDV.pdf. Accessed: December, 4 ↩︎ - Femi-Ajao, O. (2021). Perception of women with lived experience of domestic violence and abuse on the involvement of the dental team in supporting adult patients with lived experience of domestic abuse in England: a pilot study, 18(4), p. 6
https://www.mdpi.com/1660-4601/18/4/2024 ↩︎ - RCFV Full Report Interactive – The role of the health system (p. 24) – Royal Australian and New Zealand College of Psychiatrists, Submission 395.
http://rcfv.archive.royalcommission.vic.gov.au/MediaLibraries/RCFamilyViolence/Reports/RCFV_Full_Report_Interactive.pdf ↩︎ - Femi-Ajao, O., Doughty, J., Evans, M. A., Johnson, M., Howell, A., Robinson, P. G., Armitage, C. J., Feder, G., Coulthard, P. (2023). Dentistry responding in domestic violence and abuse (DRiDVA) feasibility study: a qualitative evaluation of the implementation experiences of dental professionals, p. 2, BMC oral health, 23(1), 475, S. 2
https://link.springer.com/article/10.1186/s12903-023-03059-y#citeas ↩︎ - Wu V, Huff H, Bhandari M. “Pattern of Physical Injury Associated with Intimate Partner Violence in Women Presenting to the Emergency Department: A Systematic Review and Meta-Analysis”. Trauma Violence Abuse 2010, 11(2):71–82.
https://doi.org/10.1177/1524838010367503 ↩︎ - Sujatha, G., Sivakumar, G., & Saraswathi, T. R. (2010). Role of a dentist in discrimination of abuse from accident. Journal of forensic dental sciences, 2(1), 2–4. https://doi.org/10.4103/0974-2948.71049, p. 3
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3009545/pdf/JFDS-2-2.pdf ↩︎ - Le, B. T., Dierks, E. J., Ueeck, B. A., Homer, L. D., & Potter, B. F. (2001). Maxillofacial Injuries associated with domestic violence Journal of Oral and Maxillofacial Surgery, 59(11), 1277-1283. https://pubmed.ncbi.nlm.nih.gov/11688025/ ↩︎
- Halpern LR. “Orofacial injuries as markers for intimate partner violence”. Oral Maxillofac Surg Clin North Am. 2010 May;22(2):239-46. ↩︎
- Hashemi HM, Beshkar M. “The prevalence of maxillofacial fractures due to domestic violence – a retrospective study in a hospital in Tehran, Iran. Dental Traumatology 2011; 27:385–388 ↩︎
- Wu V, Huff H, Bhandari M. “Pattern of Physical Injury Associated with Intimate Partner Violence in Women Presenting to the Emergency Department: A Systematic Review and Meta-Analysis”. Trauma Violence Abuse 2010, 11(2):71–82. ↩︎
- Saddki N, Suhaimi AA, Daud R. “Maxillofacial injuries associated with intimate partner violence in women”. BMC Public Health 2010, 10:268. Monahan K, O’Leary KD. “Head injury and battered women: an initial inquiry”. Health Soc Work 1999, 24(4):269–278 ↩︎
- Grewe, H. A. Blättner, B. Befund:Gewalt. Accessed: December, 4.
↩︎ - Rothe, K., Tsokos, M., & Handrick, W. (2015). Tier-und Menschenbissverletzungen. Deutsches Ärzteblatt Int, 112(25), 433-443.
https://www.aerzteblatt.de/archiv/171000/Tier-und-Menschenbissverletzungen ↩︎ - Moore, Roisin & Newton, Jonathon. (2012). The role of the general dental practitioner (GDP) in the management of abuse of vulnerable adults. Dental update. 39. 555-6,
https://www.magonlinelibrary.com/doi/abs/10.12968/denu.2012.39.8.555
https://www.researchgate.net/publication/233736320_The_role_of_the_general_dental_practitioner_GDP_in_the_management_of_abuse_of_vulnerable_adults ↩︎ - Denham, D., & Gillespie, J. (1994). Family violence handbook for the dental community, Mental Health Division.
https://publications.gc.ca/collections/Collection/H72-21-136-1995E.pdf ↩︎ - Garbin, C. A., Guimarães e Queiroz, A. P., Rovida, T. A., & Garbin, A. J. (2012). Occurrence of traumatic dental injury in cases of domestic violence. Brazilian dental journal, 23(1), 72–76. https://doi.org/10.1590/s0103-64402012000100013,
https://www.scielo.br/j/bdj/a/XZ3YGnmhvbxCTg8Gmd8j6yr/?lang=en ↩︎ - Jailwala, M., Timmons, J. B., Gül, G., Ganda, K. (2016). Recognize the signs of domestic violence,
https://decisionsindentistry.com/article/recognize-the-signs-of-domestic-violence/, accessed 15 November 2023. ↩︎ - Minhas S, Qian Hui Lim R, Raindi D, Gokhale KM, Taylor J, Bradbury-Jones C, Bandyopadhyay S, Nirantharakumar K, Adderley NJ, Chandan JS. Exposure to domestic abuse and the subsequent risk of developing periodontal disease. Heliyon. 2022 Dec 23;8(12):e12631. doi: 10.1016/j.heliyon.2022.e12631. PMID: 36619466; PMCID: PMC9813698, p. 2,
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9813698/ ↩︎ - Schöfer, H. (2012). Sexuell übertragbare Infektionen der Mundhöhle. Der Hautarzt, 9(63), 710-715.
https://www.springermedizin.de/sexuell-uebertragbare-infektionen-der-mundhoehle/8026832 ↩︎ - Moore, Roisin & Newton, Jonathon. (2012). The role of the general dental practitioner (GDP) in the management of abuse of vulnerable adults. Dental update. 39. 555-6,
https://www.magonlinelibrary.com/doi/abs/10.12968/denu.2012.39.8.555
https://www.researchgate.net/publication/233736320_The_role_of_the_general_dental_practitioner_GDP_in_the_management_of_abuse_of_vulnerable_adults ↩︎ - Denham, D., & Gillespie, J. (1994). Family violence handbook for the dental community, Mental Health Division.
https://publications.gc.ca/collections/Collection/H72-21-136-1995E.pdf ↩︎ - Schaper, J. (2019). Dental Neglect bei Kindern-Probleme im zahnärztlichen Alltag und Lösungsansätze (Dissertation, Düsseldorf, Heinrich-Heine-Universität, 2019), p. 12.
https://docserv.uni-duesseldorf.de/servlets/DerivateServlet/Derivate-54796/Dental%20Neglect%20bei%20Kindern_Dissertation.pdf p. 12 ↩︎ - Auschra, R. (2014). Wie erkennt man Kindesmisshandlungen? Blick aufs Tabu. Der Freie Zahnarzt, 58(2), 36-37; https://link.springer.com/article/10.1007/s12614-014-1895-9 ↩︎
- Institut für soziale Arbeit e.V., Deutscher Kinderschutzverband NRW e.V., Bildungsakademie BiS (2019). Kindesvernachlässigung: Erkennen-Beurteilen-Handeln. p.10
https://www.kinderschutz-in-nrw.de/fileadmin/user_upload/Materialien/Pdf-Dateien/Kindesvernachlaessigung_2019_Web.pdf ↩︎ - Harris, J. C., Balmer, R. C., & Sidebotham, P. D. (2009). British Society of Paediatric Dentistry: a policy document on dental neglect in children. International Journal of Paediatric Dentistry.
https://pubmed.ncbi.nlm.nih.gov/19470009/ ↩︎ - Greene, P. E., Chisick, M. C., & Aaron, G. R. (1994). A comparison of oral health status and need for dental care between abused/neglected children and nonabused/non-neglected children. Pediatric Dentistry, 16, 41-41.https://www.aapd.org/globalassets/media/publications/archives/greene-16-01.pdf ↩︎
- Kinderschutzleitlinienbüro, A. W. M. F. (2022). S3+ Leitlinie Kindesmisshandlung,-missbrauch,-vernachlässigung unter Einbindung der Jugendhilfe und Pädagogik (Kinderschutzleitlinie), Kurzfassung 2022, AWMF-Registernummer: 027–069.https://register.awmf.org/assets/guidelines/027-069l_S3_Kindesmisshandlung-Missbrauch-Vernachlaessigung-Kinderschutzleitlinie_2022-01-abgelaufen.pdf page 20 ↩︎
- Wyne, A. H. (1999). Early childhood caries: nomenclature and case definition. Community dentistry and oral epidemiology, 27(5), 313-315.
https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1600-0528.1999.tb02026.x?casa_token=4Taz1zJSyVoAAAAA:ykmpWYSLgRsZBFpW9mh-ljVrLV62d9xRMKqrpTawDqT1JEoqRpz2GCK5kdtI-3G_aHogKfTboEP- ↩︎


