1. Bases de l’évaluation et de la documentation médicales
2. Dépistage de la violence domestique
3. Documentation de la violence domestique
4. Excursus : Aspects particuliers de la documentation de la violence sexuelle
5. Consentement et confidentialité
6. Documentation médico-légale
7. L’évaluation physique
8. La photographie
9. Collecte d’échantillons/de preuves
10. Décharge et suivi
Pleins feux sur la gynécologie/obstétrique, la chirurgie et la pédiatrie
11. Gynécologie/obstétrique
12. Salle d’urgence
13. Pédiatrie
Pleins feux sur l’odontologie
14. Secteur dentaire
Groupe cible
Ce module propose principalement du matériel éducatif et des outils pédagogiques destinés aux professionnels qui forment les professionnels de santé travaillant avec des personnes victimes de violence domestique (VD) dans leur pratique quotidienne. Il est exclusivement destiné aux professionnels de ce secteur et n’est pas conçu pour les personnes victimes de VD ou leur entourage immédiat.
Brève présentation du module 4
Le module 4 donne un aperçu de l’évaluation médicale et de la conservation des preuves, en décrivant comment les cas ou les cas présumés de violence domestique (VD) peuvent être documentés, comment les examens médicaux peuvent être effectués de manière respectueuse et quels aspects juridiques et éthiques doivent être pris en considération.
Les objectifs que les formateurs peuvent aborder à l’aide du matériel du module 4 sont les suivants :
+ Renforcer les connaissances des stagiaires sur la manière de documenter les blessures liées à la violence domestique d’une manière adaptée aux procédures judiciaires, y compris les considérations juridiques pertinentes.
+ Aider les stagiaires à comprendre les aspects clés à prendre en compte après la divulgation d’un cas de violence domestique.
“Les professionnels de la santé sont souvent les premiers ou les seuls professionnels à interagir avec les personnes touchées par la violence domestique. Ils ont une responsabilité particulière et une occasion précieuse d’intervenir.”
General guiding principals on how patients with confirmed or suspected violence should be treatedPrincipes directeurs généraux sur la manière de traiter les patients dont la violence est confirmée ou suspectée :1
1. Traiter les patients avec dignité, respect et compassion, en tenant compte de l’âge, de la culture, de l’appartenance ethnique et de l’orientation sexuelle, tout en reconnaissant que la violence domestique est inacceptable, quelle que soit la relation.
2. Demander dans l’anamnèse s’il y a des changements fréquents de prestataires de soins de santé (« Doctor-Hopping »), car cela peut être un indicateur de violence domestique.
3. Reconnaître que le processus de sortie d’une relation violente est souvent long et caractérisé par de multiples cycles de ruptures et de réconciliations.
4. Tenter d’engager les patients dans une continuité de soins à long terme au sein du système de soins de santé afin de les aider à atteindre une plus grande sécurité et un meilleur contrôle de leur vie.
5. Considérer la sécurité des victimes et de leurs enfants comme une priorité.
6. Une victime de violence domestique ne doit pas être obligée de parler de l’agression si elle ne le souhaite pas. Les questions doivent dans tous les cas se limiter à ce qui est nécessaire pour les soins médicaux.
En cas de blessures graves : « …l’accent doit être mis en premier lieu sur le traitement des blessures, la collecte des preuves venant ensuite. »
Ladd M, Seda J. Sexual Assault Evidence Collection2
1. Les bases de l’évaluation et de la documentation médicales
Les aspects suivants doivent être pris en compte après la révélation de violences domestiques (VD) :
- Les antécédents médicaux doivent être recueillis. Il convient de suivre les procédures médicales habituelles, mais il ne faut pas oublier que les victimes qui ont subi des violences domestiques sont susceptibles d’être traumatisées. Les rapports médicaux dont elles disposent éventuellement doivent être vérifiés et il convient d’éviter de poser des questions auxquelles elles ont déjà répondu.
- Chaque aspect de l’examen doit être expliqué. Le consentement éclairé doit être obtenu pour chaque aspect.
- Informez la victime que la préservation des preuves peut contribuer de manière significative à la procédure judiciaire si la personne décide de porter plainte auprès de la police. Il est conseillé de vérifier les procédures spécifiques applicables dans le pays concerné.
- Si les victimes souhaitent que les preuves soient conservées, elles peuvent contacter un prestataire spécialement formé, tel qu’un centre de consultation externe pour les victimes de violences, qui peut le faire si vous ne vous sentez pas suffisamment préparé pour conserver les preuves.
- Un examen physique approfondi doit être effectué. Les résultats et les observations doivent être consignés de manière claire et concise à l’aide de cartes corporelles.
- Les constatations faites dans le dossier médical du patient doivent être documentées avec les propres mots du patient, mais des questions supplémentaires doivent également être posées si nécessaire.
Diriger immédiatement les patients dont l’état est grave ou qui mettent leur vie en danger vers le service des urgences d’un hôpital.

Comment effectuer une évaluation médicale de manière respectueuse ?
- Réduisez la différence de pouvoir (s’asseoir sur un tabouret bas)
- Donnez au patient le contrôle/les options – lui dire que vous pouvez vous arrêter à tout moment
- Demandez la permission et informez le patient de ce que vous allez faire ensuite
- Demandez s’il y a des parties de l’examen, comme les seins ou la région pelvienne, qui sont particulièrement difficiles à examiner – et demandez ce qui pourrait être fait pour rendre l’examen plus confortable
- Continuez à expliquer, encouragez les questions
- Interrogez régulièrement la patiente sur son niveau d’anxiété
- Maintenez le contact visuel (si cela est culturellement approprié)
- Rappelez au patient la raison pour laquelle vous effectuez l’examen et expliquez-lui les avantages qu’il en retire
- Accordez-lui plus de temps
Considérations relatives à la santé mentale
De nombreuses victimes de violences domestiques auront des problèmes émotionnels ou de santé mentale en conséquence. Une fois la violence, l’agression ou la situation passée, ces problèmes émotionnels peuvent s’améliorer. Il existe des moyens spécifiques par lesquels les services de santé spécialisés peuvent offrir de l’aide et des techniques aux victimes/survivants afin de réduire leur stress et de favoriser leur guérison.
Certaines victimes seront toutefois plus gravement traumatisées que d’autres. Il est important d’être en mesure d’identifier ces victimes et de les aider à obtenir les soins tenant compte des traumatismes (trauma-sensitive care) et à communiquer en tenant compte des traumatismes (communicate in a trauma-sensitive way).
- Orienter les personnes vers un psychothérapeute ou des centres de conseil spécialisés locaux, en tenant compte des difficultés potentielles telles que les longues listes d’attente
Personne accompagnante

Si le patient est accompagné d’une personne susceptible d’être l’auteur de violences ou d’avoir une relation étroite avec lui, ne l’autorisez pas à entrer dans la salle d’examen.3
Lors de l’anamnèse et de l’examen, les cliniciens doivent veiller à ce que le patient puisse parler en privé, seul ou avec une personne de confiance choisie ou un défenseur des victimes. Si le patient dispose d’une aide-soignante, c’est à lui de décider qui l’accompagnera pendant l’examen. Le clinicien doit d’abord examiner le patient seul afin de lui donner la possibilité de le faire et d’éviter toute supposition quant à sa sécurité. La prudence est de mise, car les membres de la famille, les amis et les auxiliaires de vie peuvent présenter des risques, notamment celui d’être à l’origine de violences ou de transmettre des informations à l’auteur des violences.4
Image réalisée par Freepik
Barrière linguistique
Si le patient ne parle pas votre langue ou ne la parle pas suffisamment, assurez une médiation linguistique professionnelle; les membres de la famille ne sont pas adaptés à cette tâche.5
Réduire les temps d’attente
Éviter les délais d’attente, en particulier pour les victimes de violences sexuelles et les personnes signalant une agression au cou (strangulation).6
2. Dépistage de la violence domestique7
Le dépistage en personne de la violence domestique s’avère efficace, en particulier si l’on utilise un outil de dépistage valide et fiable dans un environnement privé et individuel.
L’intégration du dépistage de la violence domestique comme élément de routine dans les rencontres avec les patients permet aux cliniciens d’aborder la question de la violence domestique dans le contexte des soins de santé et de souligner sa prévalence au sein de diverses populations de patients.
On pourrait dire:
Pour plus d’informations sur la communication, voir le Module 3. Dans le Module 2, vous trouverez à la fois des indicateurs généraux et des indicateurs spécifiques pour gynécologie/ obstérique, chirurgie et pédiatrique (gynaecology/obstetrics, surgery (emergency room), et paediatrics).
Pour les personnes handicapées, le dépistage devrait être élargi afin d’englober, outre la violence conjugale, les abus potentiels commis par un auxiliaire de vie. Malheureusement, les personnes handicapées sont souvent négligées dans le dépistage de la violence domestique. Une étude a révélé que même si 90 % des femmes souffrant de divers handicaps avaient subi des violences au cours de leur vie (dont 68 % au cours de l’année écoulée), seules 15 % d’entre elles avaient été interrogées par un prestataire de soins de santé au sujet de la violence ou de la sécurité.8 Il est essentiel d’examiner les patients handicapés en privé avant de faire appel à une aide-soignante ou à un partenaire intime pour la communication ou l’aide à la mobilité.
Ne manquez pas de dépister les signes de violence antérieure et d’autres problèmes de santé !
3. Documentation sur la violence domestique
Avant de commencer à documenter, il faut toujours préciser si l’agression sexuelle, et donc la collecte de preuves, est l’objectif principal de la documentation. Décidez en conséquence en sélectionnant l’un des formulaires. Trouvez plus d’informations sur la manière de se documenter sur une agression sexuelle (more information on how to document on a sexual assault).

Documentation écrite
« Les avocats ont dit qu’il n’y avait tout simplement pas assez de preuves dans mes dossiers médicaux. Rien ne permettait de penser que mon ex était responsable de mes blessures. J’ai été tellement déçue. Je pensais que mon médecin avait écrit tout ce que j’avais dit. »

Utiliser la fiche de documentation et le kit de récupération des preuves
Utilisez toujours un formulaire de documentation et un kit de collecte de preuves médico-légales pour documenter les blessures et conserver les traces. Ces outils vous guident pas à pas dans le processus d’examen et vous aident à adopter une approche systématique.9
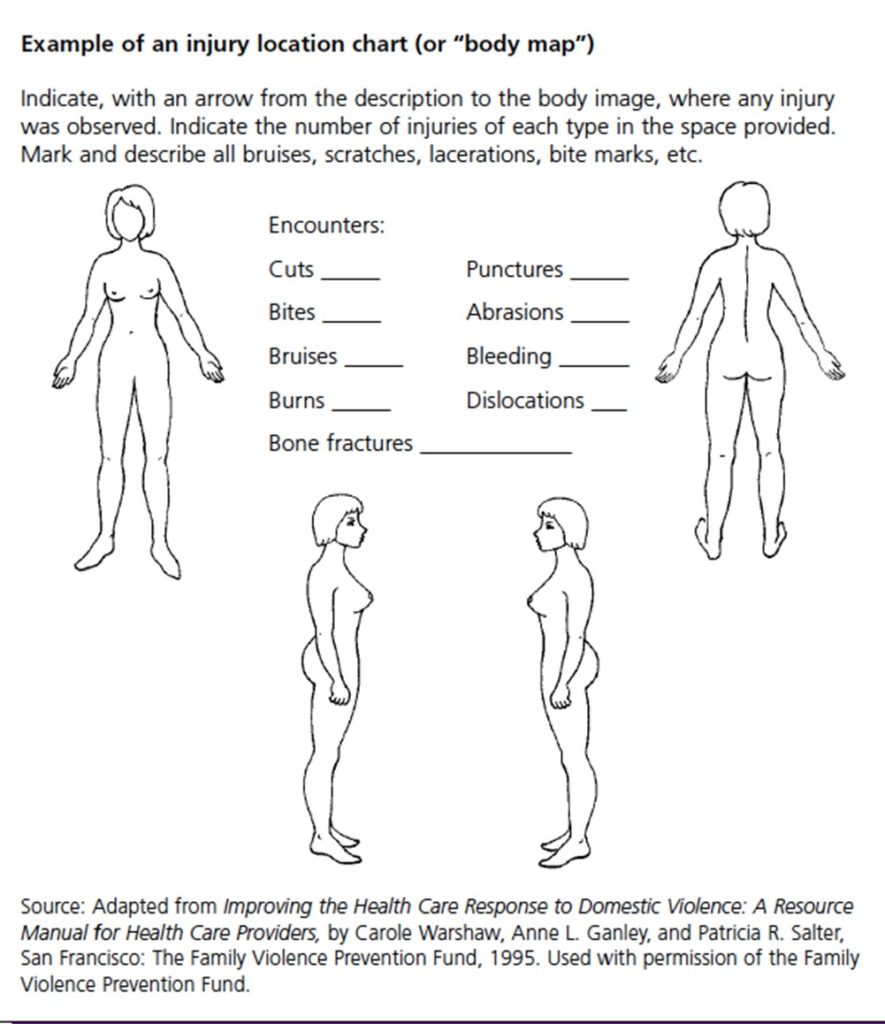
Blessures
Décrivez chaque lésion dans les dimensions suivantes: localisation, forme/limite, taille, couleur, type. Si possible, utilisez un tableau pour décrire les résultats. Dessinez chaque lésion sur une carte du corps. Cela vous donnera une vue d’ensemble de l’emplacement et, si nécessaire, de la concentration des lésions sur le corps.
Incluez des informations sur :10
- Quels formulaires ont été remplis pour documenter les blessures ?
- Quels sont les examens de laboratoire et les radiographies qui ont été demandés ?
- Quel rapport a été demandé ou a été déposé ?
- Nom du médecin chargé de l’enquête et mesures prises par la suite
Documenter d’une manière compréhensible pour les profanes
Votre documentation est principalement utilisée par des personnes n’ayant pas reçu de formation médicale, telles que les avocats, la police, les membres du système judiciaire et d’autres autorités. Documentez d’une manière compréhensible et lisible pour ces groupes professionnels; évitez les abréviations et la terminologie médicale.
D’abord documenter, ensuite fournir
Si possible, documentez les blessures avant qu’elles ne reçoivent des soins médicaux. Si le traitement des blessures est prioritaire, vérifiez s’il est possible de photographier la (les) blessure(s) non traitée(s). En cas de violence sexuelle, n’oubliez pas de conserver le matériel (par exemple, les vêtements) susceptible de contenir des traces d’ADN de l’auteur des faits. Voir ici pour plus de détails.
- Documenter les évaluations (psychiatriques, sécurité, maltraitance des enfants et des personnes âgées)
- Documenter toute orientation (services sociaux, lignes d’assistance téléphonique, santé mentale, aide juridique, police)
- Documenter les documents discutés, tels que le plan de sécurité
Il convient de noter qu’un diagnostic psychiatrique peut être utilisé au tribunal contre le patient dans le cadre d’une bataille pour la garde des enfants. Veillez à inclure la relation entre les abus et les symptômes psychiatriques, ainsi que les efforts déployés par le patient pour se protéger et prendre soin de lui et de ses enfants.
Décrire, ne pas interpréter11
Documentez de manière purement descriptive! Abstenez-vous d’interpréter les résultats, par exemple d’estimer l’âge de la plaie ou de déterminer si une blessure a été infligée de l’extérieur.
- Utiliser un langage neutre – écrire que le patient « déclare » plutôt que « allègue ».
- Utiliser les propres mots du patient entre guillemets
- Décrire la situation en détail – qui, quoi, quand, où, comment (menaces ? armes ou objets utilisés ? témoins ?)
- Décrire d’autres incidents/types d’abus, de menaces
- Décrire les conséquences sur la santé physique et mentale
- Ne pas inclure les commentaires étrangers du patient
Blessures relevées par la photographie
Les photographies sont particulièrement instructives et peuvent compléter la documentation écrite. Les blessures dans la zone vaginale ou anale ne doivent être photographiées que si les résultats sont clairs.
Sécuriser les preuves
En règle générale, les preuves ne sont recueillies qu’en cas de violence sexuelle. Dans la mesure du possible, il est effectué par le spécialiste qui fournit également les soins médicaux. Pour les victimes féminines, il s’agit d’un gynécologue, pour les victimes masculines d’un urologue, d’un chirurgien abdominal ou d’un chirurgien traumatologue (ou d’un service chirurgical).
Suivi
- Établir un moyen sûr de contacter le patient
- Prendre des rendez-vous de suivi
Voici quelques exemples de documentation écrite:12
| Évitez les termes juridiques ou ceux qui impliquent l’incrédulité ou le jugement. | Utilisez des termes objectifs, descriptifs si utiles |
|---|---|
| La patiente affirme que son petit ami l’a brûlée avec un fer à friser. | La patiente déclare que son petit ami, Robert, lui a pris son fer à friser des mains et l’a tenu contre son cou. |
| La patiente affirme que son petit ami l’a brûlée avec un fer à friser. | Les constatations physiques d’une brûlure sont d’une taille et d’une forme compatibles avec la déclaration selon laquelle elle a été causée par un fer à friser. La gravité et la localisation de la brûlure semblent incompatibles avec la déclaration de la patiente selon laquelle elle s’est brûlée elle-même. |
| Le patient est devenu hystérique en décrivant l’incident. | Le patient a pleuré et a tremblé de façon incontrôlée en décrivant l’incident. |
En résumé, la documentation des notes relatives à l’expérience de la violence doit comprendre les éléments suivants :13
- Les réponses du patient aux questions de dépistage et les détails minimes, mais pertinents, si le patient donne plus d’informations
- Vos observations objectives de l’apparence, du comportement et de l’attitude du patient
- Toutes les blessures récentes et anciennes doivent être enregistrées et décrites en détail, en notant tout résultat négatif pertinent
- Votre plan de soins, vos recommandations pour le suivi médical et vos efforts pour fournir des ressources et des références supplémentaires, sans inclure de détail(s) sur le travail avec les avocats et la planification de la sécurité
- L’examen de la question de savoir si des notes doivent être retenues au titre de l’exception relative à la prévention des dommages, en informant le patient qu’il peut également demander que des notes soient retenues au titre de l’exception relative à la protection de la vie privée
- Toute limitation de l’examen (éclairage, coopération, etc.) doit également être documentée
- La victime doit être informée que certaines blessures peuvent devenir plus apparentes dans les jours qui suivent et que, dans ce cas, il est recommandé de revenir pour un nouvel examen et une nouvelle documentation.14
N’oubliez pas : En tant que professionnel de santé, votre rôle ne consiste pas à déterminer la cause des blessures, qu’il s’agisse d’abus, de légitime défense ou d’une autre cause. Toutefois, en procédant à un examen approfondi et en documentant avec précision les déclarations du patient et les résultats cliniques, vous pouvez constituer un dossier médical qui pourra servir de preuve juridique précieuse en cas de violences ultérieures.
N’oubliez jamais : « La sécurité de la victime est considérée comme la plus haute priorité »
World Health Organization (WHO), 201515
Contenu essentiel de la documentation
Données générales
Des informations sur le patient, la personne chargée de l’examen, les autres personnes présentes, y compris les interprètes, ainsi que des informations sur le lieu et l’heure de l’examen sont nécessaires.
Informations anamnestiques

Image par storyset sur Freepik
Ne notez les informations anamnestiques que dans la mesure où elles sont pertinentes pour la blessure. Les informations relatives à la date, à l’heure approximative et au lieu de l’événement, aux outils utilisés, aux personnes impliquées ou présentes, à l’état de santé ou de conscience du patient au moment de l’examen, ainsi que de brèves précisions sur le déroulement des événements (ce qui s’est passé, quand, où, comment, par qui) sont essentielles. Si vous utilisez une feuille supplémentaire en plus de la feuille de documentation, étiquetez-la comme la feuille de documentation: avec la date, l’heure, les données du patient. Notez textuellement les informations relatives à l’événement. Cela montre clairement que les informations proviennent de la personne blessée et non de votre propre interprétation. Indiquez qui a donné l’information si ce n’est pas le patient lui-même.
Enquête sur les résultats
Suivez les directives de la feuille de documentation que vous utilisez. Consignez les résultats positifs et négatifs. Si vous n’avez pas examiné une région du corps, notez-le et indiquez-en la raison – par exemple, « le patient refuse ». Il est recommandé de procéder à un examen complet du corps.
Attaques à la gorge
Une enquête est particulièrement urgente en cas de suspicion d’agression à la gorge (strangulation/étouffement). Sur le plan pénal, il peut s’agir d’une tentative d’homicide. Les lésions qui en témoignent disparaissent parfois rapidement. Toujours documenter: saignements de stase (pétéchies) au niveau des paupières et de la conjonctive, de la muqueuse buccale ou de la région postérieure de l’oreille (réduction significative de l’écoulement sanguin); perte de connaissance temporaire; troubles de la perception (appelés aura), perte de contrôle des organes excréteurs, maux de gorge, difficultés à avaler et sensation de globus.
4. Excursus: Aspects particuliers de la documentation de la violence sexuelle
Le consentement à l’examen doit être obtenu de la personne concernée ou de son tuteur. Le consentement doit être spécifique à chaque procédure (et en particulier à l’examen génital), à la communication des résultats et des échantillons, et à toute photographie. La victime peut consentir à certains aspects et pas à d’autres et peut retirer son consentement. Le consentement doit être documenté par une signature ou une empreinte digitale.16
- L’apparence générale et le fonctionnement de l’individu (comportement, état mental, effets de la drogue, coopération) doivent être documentés, de même que l’identité de l’examinateur et la date, l’heure et le lieu de l’examen.
- Toute limitation de l’examen (éclairage, coopération, etc.) doit également être consignée.
- Un examen complet doit être effectué, en fonction des antécédents fournis. Les sites examinés/non examinés doivent être documentés.
- Toutes les blessures récentes et anciennes doivent être enregistrées et décrites en détail, en notant tout résultat négatif pertinent.
- La victime doit être informée que certaines blessures peuvent devenir plus visibles après quelques jours et que, dans ce cas, elle doit revenir pour être examinée et documentée
- Il convient de noter les prélèvements effectués, les photographies prises, les tests diagnostiques prescrits ou le traitement mis en place.
- La personne doit recevoir une explication détaillée des résultats, du traitement et du suivi.
Des mesures spécifiques doivent être prises si la victime est mineure. Vous trouverez plus d’informations à ce sujet dans Spotlight : Pédiatrie.
Plainte auprès de la police
La documentation médico-légale et la conservation des preuves après une violence sexuelle peuvent se faire avec ou sans rapport de police déposé par le patient. Préciser si le patient a déposé ou souhaite déposer une plainte. Tenir compte des délais de collecte des preuves et de ce qui est disponible au moment de la présentation. Dans le cas de documents commandés par le patient ou d’obtention confidentielle de preuves, les documents sont conservés et ne sont remis à la police que sur demande, par exemple dans le cas d’une plainte déposée ultérieurement par la police. Une dérogation écrite à la confidentialité et un consentement à la divulgation des documents sont toujours requis. N’oubliez pas que cela peut varier d’un pays à l’autre.
Évaluation médicale et obtention de preuves
Une explication minutieuse doit être fournie à la victime. Cette explication doit comprendre les raisons et l’étendue de l’examen proposé, toutes les procédures susceptibles d’être effectuées, la collecte de spécimens et la photographie. Tout examen génital ou anal doit faire l’objet d’une explication sensible et spécifique.17
Portez des gants chirurgicaux stériles pour éviter la contamination, par exemple, des traces d’ADN par votre propre ADN. Préparez des petits paquets d’aqua dest. Prélevez les écouvillons indiqués dans votre fiche de documentation pour chaque étape de l’examen. Ne travaillez qu’avec des écouvillons autoséchants.
Utilisez les informations fournies par le patient pour décider où prélever les écouvillons. Si le patient n’est pas en mesure de fournir des informations, il est impératif que vous procédiez à un prélèvement complet (comme spécifié dans le formulaire/kit de documentation).
- Échantillons pour l’examen toxicologique : en principe, il est recommandé d’obtenir un échantillon de sang et d’urine pour prouver ou exclure une ingestion récente de stupéfiants, de drogues ou d’alcool. Si nécessaire, un échantillon de cheveux peut également être prélevé, au plus tôt quatre semaines après l’ingestion en question.
- Toxicomanie : en cas d’inconscience inexpliquée ou de trous de mémoire, il faut envisager la possibilité que des drogues aient été administrées à l’insu de l’intéressé.
- Vêtements : mettez en lieu sûr les vêtements portés au moment du crime, car ils peuvent contenir des traces d’ADN de l’auteur du crime. Emballez les vêtements dans des sacs en papier individuels. Scellez les sacs et étiquetez-les avec le nom du patient et la date pour une identification ultérieure.
- Examen génital ou anogénital : la vessie ne doit être vidée qu’après l’examen. Examinez d’abord les organes génitaux externes et la région périanale à la recherche de blessures et de corps étrangers (avant d’introduire le spéculum).
- Examen vaginal : s’il n’y a pas eu de pénétration vaginale, un examen vaginal n’est pas nécessaire. Toutefois, il doit toujours être proposé. Examinez le vagin et le col de l’utérus à la recherche de lésions et de corps étrangers.
- Examen des organes génitaux masculins : examinez le pénis et les testicules à la recherche de blessures, en accordant une attention particulière aux morsures du pénis ou aux ecchymoses des testicules.
- Examen de l’anus : l’examen de l’anus se fait de préférence en position latérale, les jambes écartées. Si l’on soupçonne une lésion du rectum ou de l’ouverture anale, il convient de procéder à un examen proctologique.
Soins médicaux
Clarifiez si une contraception d’urgence est nécessaire/souhaitée. Avec le patient, évaluez le risque d’infection par le VIH ou par une autre maladie sexuellement transmissible et procédez selon les normes professionnelles en vigueur. Si nécessaire, adressez le patient à un établissement pour un conseil sur le VIH et/ou une prophylaxie post-exposition au VIH.
Documentation
Toutes les parties impliquées dans la gestion des cas d’agression sexuelle doivent être conscientes des preuves qui peuvent être recueillies ou qui doivent être interprétées. Les objectifs de la collecte de preuves peuvent être les suivants: prouver un acte de violence sexuelle et certaines de ses circonstances, établir un lien entre l’agresseur et la victime, relier des faits et des personnes aux scènes de crime et identifier l’auteur du crime.18
Points clés
Points clés :19
- L’examen physique est principalement effectué pour traiter les problèmes de santé. S’il est effectué dans les cinq jours suivant l’agression, il peut être utile de prélever des échantillons médico-légaux. Tous les examens doivent être documentés.
- L’activité sexuelle avec pénétration du vagin, de l’anus ou de la bouche produit rarement des signes objectifs de lésions. L’hymen peut ne pas apparaître blessé même après la pénétration. L’absence de lésion n’exclut donc pas la pénétration. Le praticien de santé ne peut pas se prononcer sur le caractère consensuel ou non de l’activité.
- Le prélèvement d’échantillons à des fins médicales (pathologie) et juridiques (médecine légale) répond à des objectifs et à des processus différents. Les échantillons pathologiques sont analysés pour établir un diagnostic et/ou surveiller une maladie. Les échantillons médico-légaux sont utilisés pour déterminer si une infraction a été commise et s’il existe un lien entre des individus et/ou des lieux. Les échantillons pathologiques peuvent avoir une importance médico-légale significative, en particulier si une infection sexuellement transmissible est détectée.
- Le laboratoire médico-légal a besoin d’informations sur le prélèvement (heure, date, nom du patient/numéro d’identification, nature et lieu du prélèvement) et sur ce qui est recherché.
- Prélèvements médico-légaux : le récit de l’agression déterminera si des prélèvements doivent être effectués et lesquels. En cas de doute, il faut prélever. La persistance du matériel biologique est variable. Elle est influencée par le temps, les activités (lavage) et la contamination par d’autres sources. L’intervalle de temps maximal convenu (entre le moment de l’agression et le moment du prélèvement) pour un prélèvement de routine est de: peau, y compris les marques de morsure – 72 heures ;
- peau, y compris les marques de morsure – 72 heures ;
- bouche – 12 heures ;
- vagin – jusqu’à 5 jours ;
- anus – 48 heures ;
- matière étrangère sur des objets (préservatif/vêtement) – pas de limite de temps ;
- urine (toxicologie) 50 ml – jusqu’à 5 jours ;
- sang (toxicologie) 2 × 5 mL – jusqu’à 48 heures dans des tubes contenant du fluorure de sodium et de l’oxalate de potassium.
- Les cheveux – les cheveux coupés au cuir chevelu peuvent être utiles si l’on craint l’administration secrète de médicaments.
- L’étiquetage, le stockage et l’enregistrement de la chaîne de possession doivent être effectués avec soin dans tous les cas.
- Les échantillons ne doivent pas être placés dans des milieux de culture et doivent être secs avant d’être emballés.
- Les vêtements (en particulier les sous-vêtements) et les échantillons toxicologiques doivent être prélevés si nécessaire.
- Les photographies complètent utilement la documentation sur les blessures. Les questions de consentement, d’accès (dans le respect de la vie privée et de la confidentialité) et de sensibilité (en particulier si des photographies des organes génitaux sont prises) doivent être abordées et convenues avec la victime.
- Les violences sexuelles doivent être prises en compte lors de l’autopsie. La documentation et le prélèvement d’échantillons doivent être effectués dans de tels cas.
- Si l’agression sexuelle aboutit à une grossesse, il convient d’envisager le prélèvement d’échantillons en vue d’un test de paternité.
5. Consentement et confidentialité

Consentement
Le consentement à l’examen doit être obtenu de la personne concernée ou de son tuteur. Le consentement doit être spécifique à chaque procédure (et en particulier à l’examen génital), à la communication des résultats et des échantillons, et à toute photographie. La victime peut consentir à certains aspects et pas à d’autres et peut retirer son consentement. Le consentement doit être documenté par une signature ou une empreinte digitale.20

Confidentialité21
L’examen médico-légal est soumis à certaines lois sur la confidentialité, en fonction de l’âge et de la situation du patient, ainsi que du lieu de l’examen, et cela peut varier d’un pays à l’autre. En règle générale, les médecins ont l’obligation légale de respecter la confidentialité du patient.
Pour plus d’informations :
- Le patient doit recevoir une explication sur la manière dont ses informations de santé sont utilisées, partagées et divulguées, y compris une notification spécifique des limites de la confidentialité.
- Le patient doit être informé de ses droits d’accès, de correction, de modification et de complément des informations sur sa santé.
- Les informations personnelles et sensibles sur la santé doivent être dépersonnalisées dans la mesure du possible.
- Le prestataire doit offrir au patient la possibilité de choisir ses préférences en matière de communication et respecter ce choix.
- Les garanties de confidentialité et les consentements doivent suivre les données et le clinicien doit clairement identifier les limites des consentements si/quand les données de santé sont partagées avec un autre prestataire qui peut ne pas avoir les mêmes paramètres de confidentialité.
- Les prestataires devraient avoir toute latitude pour ne pas divulguer l’information lorsque la divulgation pourrait nuire au patient, selon la décision du prestataire et sur une base ad hoc.
6. Documentation médico-légale
L’examen clinique médico-légal
« Lorsqu’un patient se présente pour un examen médico-légal, la rencontre est à la fois médicale et médico-légale. Il n’y a pas de séparation. Même si aucun échantillon ou élément de preuve n’est recueilli, le patient est soumis à un examen médico-légal; le terme médico-légal fait simplement référence au potentiel de l’examen à être utilisé dans l’arène juridique. La médecine légale est, dans ce contexte, l’intersection des soins de santé et du droit. »22
Un examen complet et une documentation médico-légale des blessures physiques, ainsi que la recherche de toute trace de violence sexuelle, constituent une partie essentielle des soins primaires.
- La documentation médico-légale va au-delà de la documentation médicale habituelle. Elle est d’une grande importance pour les poursuites pénales de l’infraction ou des infractions et peut aider considérablement les victimes, par exemple en clarifiant les questions de droit de visite et de garde ou les questions de droit de séjour.
- La documentation médicale des constatations est souvent la seule preuve que les victimes ont subi des violences domestiques physiques, en particulier pour les victimes qui souhaitent dénoncer le crime ultérieurement.
- Il est également important pour les médecins qui examinent la victime de bien documenter les faits, car cela constitue une base précieuse pour tout témoignage ultérieur.
- Les documents susceptibles d’être utilisés devant un tribunal doivent être confidentiels.
« Une documentation médico-légale professionnelle est une preuve essentielle pour la procédure judiciaire […]. »
7. Évaluation physique
Les patients victimes de la violence domestique doivent faire l’objet d’une évaluation approfondie tenant compte des antécédents de l’agression aiguë et d’autres problèmes pertinents affectant leur santé. Par exemple, l’accès limité aux médicaments en raison de la violence oblige les cliniciens à évaluer les examens physiques et radiologiques à la recherche d’indicateurs de violences antérieures ou de problèmes de santé non traités.23
L’évaluation complète doit comprendre :24
- Évaluation physique dictée par la plainte présentée par le patient
- Aspect général du patient, comportement, cognition et état mental
- Évaluation des surfaces corporelles et de la cavité buccale à la recherche de signes physiques
- Tests supplémentaires, y compris les échantillons de laboratoire et l’imagerie
- Évaluation de la violence (aiguë et à long terme)
- Évaluations spécialisées en fonction des antécédents (par exemple, évaluation de la strangulation)
- Examen de la façon dont le patient perçoit l’impact de la violence sur sa santé
- Dommages causés aux aides auxiliaires telles que les fauteuils roulants
- Préoccupations et besoins actuels en matière de sécurité
- Sécurité des enfants/maltraitance des enfants/enfants témoins (le cas échéant) ou d’autres membres vulnérables du ménage
- Évaluation de la dangerosité, de la létalité et/ou du risque, en fonction du type d’outil utilisé
Strangulation
La strangulation désigne le blocage des vaisseaux sanguins et/ou de la circulation de l’air dans le cou en raison d’une compression externe, entraînant l’asphyxie. Il s’agit d’une méthode de blessure répandue dans les cas de violence domestique. Il est donc essentiel que les cliniciens soient capables de procéder à une évaluation complète des patients ayant subi des agressions par strangulation.25
Termes connexes
Le document intitulé « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », publié en mai 2023 par l’Office on Violence Against Women du ministère américain de la Justice, fournit des définitions pour les termes liés à la strangulation. Selon le protocole, ces définitions sont présentées à la page 86.

www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf
Évaluation physique :26
- La patiente est-elle enceinte ?
- Le pouls carotidien est-il anormal ?
- Y a-t-il des pétéchies ? (Remarque : dans certains types d’asphyxie, comme la suffocation, des pétéchies peuvent apparaître au-delà de la tête et du cou).
- Faciale / Oreilles (y compris les conduits auditifs) / Voies nasales / Yeux / Conjonctives / Orale / Cuir chevelu / Autre (décrire)
- Quelle est la mesure du cou du patient ?
- La langue est-elle blessée ?
- La cavité buccale présente-t-elle des lésions ?
- Y a-t-il une hémorragie sous-conjonctivale ?
- Une absence de crépitation normale est-elle ressentie lors de la manipulation du cartilage cricoïde ?
- Y a-t-il des lésions visibles ?
- Y a-t-il des déficits des nerfs crâniens ?
8. Photographie27
La photographie est un outil utile pour la documentation médicale des blessures ainsi que pour la commémoration des dommages causés aux vêtements ou aux autres biens d’un patient (par exemple, les appareils d’assistance ou les aides à la mobilité). Toutefois, si un patient refuse que des photos soient prises ou si une organisation ne dispose pas d’équipement photographique, le clinicien peut tout de même procéder à un examen médico-légal complet, en s’appuyant sur des documents narratifs et des schémas corporels.
Les examens médico-légaux ne se limitent pas à un catalogue photographique des blessures.
Pour certains patients, la photographie peut être traumatisante. Avant d’entreprendre une photographie au cours d’un examen médico-légal, il est essentiel d’engager un processus de consentement complet comprenant une discussion sur les spécificités de la photographie, telles que l’équipement utilisé, le stockage, le partage et l’accès aux images. Le consentement ou l’assentiment du patient doit être réaffirmé immédiatement avant la prise de photos, avec la possibilité pour le patient de refuser la photographie à tout moment de l’examen.
Points clés :28
- Les images des blessures doivent être prises discrètement, en privilégiant la confidentialité. Évitez de photographier le(s) sein(s) et les organes génitaux, sauf s’il y a des blessures évidentes dans ces zones.
- Veiller à ce que les photographies préservent l’anonymat, en empêchant l’identification directe de la personne.
- Mettre en place un système de code confidentiel permettant au personnel autorisé d’identifier la personne et d’enregistrer l’heure de la prise de vue.
Documentation photographique des blessures
Utilisez un appareil photo numérique avec les réglages appropriés, y compris une échelle pour les proportions (de préférence une règle d’angle). Notez la date et le nom du patient pour chaque image.
Prenez au moins deux photos par lésion: une vue d’ensemble pour la localisation et une photo détaillée avec une échelle et, si nécessaire, un nuancier. Prenez les images à angle droit par rapport à la blessure, en veillant à ce que l’échelle soit placée directement par rapport à celle-ci. Utilisez un fond neutre et un bon éclairage indirect.
Vérifiez la clarté et l’exhaustivité de l’affichage; prenez des photos supplémentaires en cas de doute. Stockez toutes les photos en toute sécurité (carte mémoire liée au cas, dossier protégé par un mot de passe), puis effacez-les de l’appareil photo ou reformatez la carte SD.
Ne photographiez les parties sensibles du corps que si elles sont clairement identifiées, en évitant les images complètes des parties génitales. Partagez les photos imprimées discrètement dans une enveloppe.

9. Collecte d’échantillons/de preuves
Considérations relatives à la gestion des échantillons/éléments de preuve :29
- Le clinicien doit garder le contrôle des échantillons/éléments de preuve tout au long du processus de séchage et jusqu’à ce qu’ils soient correctement emballés, scellés et remis aux autorités chargées de l’application de la loi.
- La documentation doit illustrer le transfert des échantillons/éléments de preuve du clinicien aux forces de l’ordre, en établissant la chaîne de conservation. Cela permet de garantir l’intégrité de la manipulation et du transfert, en particulier à des fins juridiques éventuelles.
- Les prestataires de soins de santé qui ne sont pas familiarisés avec la collecte d’échantillons de routine ou qui ne disposent pas de formulaires de chaîne de possession peuvent obtenir le formulaire approprié auprès de l’organisme chargé de l’application de la loi. Une copie doit être faite après le transfert de tous les échantillons/éléments de preuve et conservée avec le dossier médical du patient.
- Si l’équipement d’adaptation ou d’assistance d’un patient est endommagé au cours de l’agression, il convient de le documenter et, si possible, de prendre des photos. Si l’équipement a été réparé ou remplacé, consignez les dommages dans le dossier médico-légal.
- En cas de strangulation entraînant une perte de contrôle de la vessie ou de l’intestin, avec l’autorisation du patient, prélevez les sous-vêtements et/ou la couche de vêtements suivante. Ces articles doivent être emballés individuellement dans des sacs en papier et, s’ils ne sont pas complètement secs, informez les forces de l’ordre lors du transfert qu’un temps de séchage supplémentaire est nécessaire.
- Le prélèvement d’échantillons/de preuves peut coïncider avec l’évaluation physique, mais les patients peuvent refuser, et il convient d’insister sur le fait que c’est leur droit, sans que cela ait une incidence sur la qualité des services de santé qu’ils reçoivent.
Organigramme pour la collecte d’échantillons/de preuves
Cet exemple de diagramme en anglais fournit des indications sur la collecte d’échantillons ou d’éléments de preuve au cours d’un examen médico-légal.

Source : « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, p. 98, accessed 26.11.23. https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf
10. Sortie et suivi

Fournissez au patient une copie de la fiche de documentation et des photos s’il en fait la demande. Abordez les questions de sécurité concernant le stockage (accès par l’auteur de l’infraction?). Précisez que le patient peut conserver et utiliser la copie aussi longtemps qu’il le souhaite.
Posez des questions sur les besoins de sécurité et de protection du patient et, le cas échéant, de ses enfants. S’il y a des indications d’un risque possible et si le patient ne veut pas retourner chez lui, orientez-le vers des structures d’aide.
Informez le patient sur les services de conseil psychosocial pour faire face à la violence. L’aider à prendre contact, à fixer un rendez-vous dans un centre de conseil spécialisé et lui fournir des informations écrites sur la gestion de l’expérience. Abordez les conséquences potentielles pour les enfants s’ils sont impliqués, en soulignant les services de soutien disponibles. Respectez les règles de la clinique en matière de protection de l’enfance. Discutez de tout suivi médical nécessaire, proposez ou fixez un rendez-vous, et fournissez un certificat médical si nécessaire.
Source : Adapted from Recommendations for forensic documentation and securing evidence after domestic and sexual violence for medical practices and hospitals in Berlin (available in German)
Pleins feux sur la gynécologie/obstétrique, la chirurgie et la pédiatrie
11. Gynécologie/obstétrique
Bien qu’un examen médical ou gynécologique à la suite d’un viol ou d’une agression sexuelle puisse être émotionnellement difficile pour la plupart des filles, des adolescentes et des femmes, un examen doit être effectué le plus tôt possible après l’incident. Idéalement, la victime devrait être accompagnée d’une personne de confiance. Cet examen est essentiel pour identifier et traiter les blessures potentielles et préserver les preuves, que l’incident soit ou non signalé à la police.
Si l’examen vise également à recueillir des preuves médico-légales, il est essentiel de fournir au médecin des informations complètes sur les circonstances de l’incident. Le médecin doit être informé que l’examen médical comprend la conservation de preuves médico-légales. De plus amples informations sont disponibles dans le Excursus sur les aspects particuliers de la documentation des violences sexuelles (Excursus on special aspects of documenting sexual violence).
12. Chirurgie : Salle d’urgence
Dans le service des urgences, le dépistage lors du triage doit être abordé avec prudence en raison du manque d’intimité, et les questions posées lors du dépistage peuvent être facilement entendues.
Examen physique en cas de blessures
Les blessures doivent être soigneusement évaluées et consignées dans le dossier médical :
- État général : nutrition, hydratation ; état émotionnel et psychologique du patient;
- Décrire le type de blessures : cicatrices, ecchymoses, abrasions, excoriations, hématomes, solutions continues, plaies lacérées, brûlures ; dents cassées ou avulsées ; rupture du tympan, généralement unilatérale et due à une gifle violente ;
- Morphologie des lésions en fonction de la méthode utilisée pour les produire : clouage, morsure, coupure, prise manuelle, constriction, fouet, brûlures (par exemple de cigarettes).
- Localisation des lésions : dans des endroits atypiques pour des traumatismes accidentels déclarés – tête et visage, œil, nez, bouche, dos et paumes des mains, ongles, thorax, zone génitale ou périanale, dos, chevilles ;
- Nombre de lésions : présence souvent occasionnelle de nombreuses lésions ou de cicatrices (parfois, les lésions sont si nombreuses que leur description est identifiée comme « lésions cartographiques ») ;
- Chronologie : détection (souvent occasionnelle) de lésions à différents stades de développement (présence simultanée de fractures et de cals osseux, de cicatrices et de saignements continus ou sous des croûtes, d’ecchymoses et d’hématomes avec une évolution différente de la couleur) ;
- En cas de violence physique pendant la grossesse, un examen gynécologique obstétrique doit être effectué pour évaluer l’état de santé de la femme et du fœtus.
 | Drapeau rouge pour un risque élevé : Lorsque des femmes sont frappées au visage, à la bouche, à la tête ou au cou (qui peuvent être considérés comme des zones représentant l’identité d’une personne), ainsi que sur les seins, le pubis et les membres (c’est-à-dire les zones sexuelles), cela peut représenter un marqueur de futur féminicide.30 |
Étude de cas – Blessures en salle d’urgence
Robin, un homme de 36 ans, arrive au service des urgences en quête de soins médicaux pour un traumatisme crânien subi dans des circonstances peu claires. Le professionnel de santé qui procède à l’examen constate non seulement le traumatisme crânien, mais aussi de multiples hématomes sur le bras gauche de Robin et d’autres ecchymoses à différents stades de cicatrisation.
Robin est accompagné de sa sœur, une femme qui assume un rôle de contrôle pendant l’examen médical, répondant aux questions en son nom et surveillant de près l’interaction de Robin avec le médecin. Robin évite le contact visuel et est réticent à l’idée de partager des informations par lui-même.
Au fur et à mesure que le professionnel de santé se penche sur les détails de l’incident, il devient évident que l’histoire racontée par sa sœur ne correspond pas aux blessures observées. Robin a un comportement soumis et une peur palpable du contact physique.

Pistes de réflexion
(1) Réfléchissez aux défis associés à la documentation des procédures de collecte des preuves. Réfléchissez à la manière dont les professionnels de santé peuvent conserver une documentation détaillée et précise tout en respectant la confidentialité du patient.
(2) Quels sont les indicateurs possibles du fait que Robin est victime de violence domestique? Quelles seraient vos prochaines étapes ?
(3) Examinez l’impact émotionnel et psychologique de la collecte de preuves sur les victimes de violence domestique. Réfléchissez aux moyens d’apporter un soutien psychosocial, en veillant au bien-être de la patiente tout au long du processus.
13. Pédiatrie
Les indicateurs de violence domestique et les signes de mise en danger de l’enfant peuvent être trouvés dans les documents suivants : Module 2.

L’examen physique et, en particulier, l’examen anogénital (avec un colposcope) n’ont lieu qu’avec la coopération de l’enfant. Les mesures coercitives sont contre-indiquées, sauf si elles sont motivées par des raisons médicales, mais elles doivent avoir lieu exclusivement dans un cadre clinique afin que des soins immédiats puissent être prodigués. Les mesures médico-légales ne peuvent être entreprises que si la sécurité de la conservation des échantillons prélevés (écouvillons) est assurée.31
Mesures à prendre en cas de suspicion de violence physique à l’encontre d’enfants dans le cadre de la pratique :32
- Impliquer une autre personne (assistant médical) et consigner son nom dans le dossier du patient.
- Documentation précise des antécédents médicaux, en citant mot pour mot les déclarations.
- Contacter une clinique pour enfants pour une présentation ambulatoire (clinique ambulatoire de protection de l’enfance) ou demander conseil pour la suite des opérations.
- Documentation photographique, si possible au cabinet (règle + nuancier + nom du patient), sinon à la clinique (groupe de protection de l’enfance/clinique ambulatoire de protection de l’enfance), de préférence le jour même.
Approche en cas de suspicion de violence sexuelle33
- Pour les incidents qui se sont produits il y a un certain temps: examen physique général au cabinet (y compris l’état de développement) et évaluation des anomalies comportementales ; organisation d’un examen anogénital avec préavis, si nécessaire (par exemple, à la demande de l’enfant ou de ses parents).
- Si ce n’est pas le cas depuis un certain temps, clarification des cas suspects par le biais d’une évaluation des risques : en fonction des structures locales dans la clinique (généralement par le biais de la clinique ambulatoire de protection de l’enfance) ou en ambulatoire (par exemple, le centre de protection de l’enfance).
- Séquence des examens en cas de suspicion de violences sexuelles.34
Cet organigramme chronologique en anglais illustre le processus de diagnostic dans les cas de suspicion de violence sexuelle :

Source : AWMF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften). (2021). AWMF S3(+) Child abuse and neglect guideline: involving Youth Welfare and Education Services (Child Protection Guideline). Retrieved from www.dgkim.de/wp-content/uploads/2023/07/2021_11_10_langfassung_final_englisch_kkg_update.pdf
Pleins feux sur le secteur dentaire
14. Dentaire
Les rendez-vous chez le dentiste peuvent être particulièrement difficiles pour les patients qui ont subi ou subissent actuellement des violences domestiques. Le cadre peut évoquer le stress et la détresse, entraînant une perception de perte de contrôle et une anxiété accrue. Certains patients peuvent même être confrontés à des souvenirs de violence domestique, ce qui les traumatise à nouveau.
> Les patients peuvent se figer ou tressaillir pendant l’examen.
> Le dentiste doit essayer de rendre le traitement aussi agréable que possible. Le dentiste doit essayer de rendre le traitement aussi agréable que possible, par exemple en expliquant la procédure en détail et en précisant quels instruments sont utilisés, à quel moment et de quelle manière. 35
Sécurisation des preuves36
Les documents à l’appui d’une décision judiciaire sont toujours autorisés !37 38 Toutefois, si cela va au-delà de la documentation dentaire, cela ne peut se faire qu’avec le consentement du patient (par exemple, documentation photographique !).

- Les preuves peuvent être sauvegardées et conservées au cas où le patient déciderait de s’adresser ultérieurement à la police.
- Si le patient ne consent pas à une documentation supplémentaire, toutes les constatations dentaires doivent néanmoins être consignées dans le dossier médical. La suspicion de violence domestique peut également être consignée en interne dans le dossier médical.
Comment procéder ?39
Informez le patient de la possibilité d’une documentation médico-légale et obtenir son consentement :
Si le patient ne donne pas son consentement : Les constatations dentaires (y compris les constatations extra-orales) peuvent toujours être consignées dans le dossier médical de la manière la plus détaillée possible.
Si le patient donne son consentement : documentez de manière aussi détaillée que possible et prenez des photos.
« Adapté du modèle fourni par l’Association dentaire (Zahnärztekammer) : www.bzaek.de/fileadmin/PDFs/za/Praev/H%C3%A4usliche_Gewalt/Ablaufdiagramm_Zahnarztpraxis.pdf«
Étude de cas – Victime de violence domestique au cabinet dentaire avec une douleur à la mâchoire
Mme Miller, de l’étude de cas de Module 3 présentait plusieurs hématomes au niveau du cou (photo de gauche ci-dessous) ainsi que des pétéchies périorbitaires. En outre, une fracture de la mandibule a été diagnostiquée à la radiographie (photo de droite ci-dessous).
Mme Miller consent à ce qu’une documentation médico-légale soit réalisée et à ce qu’une documentation photographique soit prise afin de préserver les preuves pour une date ultérieure.
Elle vous dit également qu’elle n’a pas travaillé pendant sept ans, depuis qu’elle a rencontré son mari. « Martin m’a dit à l’époque que je serais plus à même de m’occuper de notre maison et que, de toute façon, il s’occuperait bien de moi. Pendant longtemps, elle ne s’est même pas rendu compte de la dépendance que cela avait créée. « Il y a environ un an, lorsqu’il m’a vue parler à la voisine, il s’est mis en colère. Martin n’aime pas que je parle à d’autres personnes. Il dit qu’il préfère m’avoir pour lui tout seul. Pendant longtemps, j’ai cru qu’il agissait ainsi parce qu’il m’aimait beaucoup. L’autre jour, il m’a poussée et je suis tombée en me heurtant la mâchoire inférieure sur le sol en béton du garage.
Pistes de réflexion
(1) Décrire les résultats obtenus par le dentiste de Mme Miller dans le dossier médical à l’aide des informations fournies dans cette étude de cas et des informations complémentaires fournies dans les chapitres “Documentation in cases of domestic violence” et comment procéder en dentisterie.
Étude de cas – Documentation des violences domestiques en dentisterie
Chez votre patient de longue date, Amir Rossi, qui n’est pas venu dans votre cabinet dentaire depuis deux ans, vous constatez l’état dentaire suivant:
- Le bord incisif de la dent 11 s’est cassé, ce qui fait que la dent est plus courte de 4 mm que la dent 21.
- Un hématome sur le rebord orbital gauche (hématome du monocle), qui est déjà de couleur jaune-brun.
- De grandes lésions carieuses mésiales sur la dent 36 et occlusales sur la dent 27, qui doivent être traitées.
Lorsque vous soupçonnez la présence de la violence domestique, vous interrogez votre patient en privé, dans une atmosphère calme, sur la violence domestique (pour plus d’informations, voir Communication) et apprenez que votre patient souffre de l’agressivité récurrente de son mari depuis un certain temps.
M. Rossi vous dit que son mari Carl était de mauvaise humeur il y a environ quatorze jours dans la soirée parce qu’il avait perdu un client important au travail. « S’il est comme ça, il ne sait pas quoi faire de sa colère et si je fais une toute petite erreur, il se met très en colère contre moi. Il y a quatorze jours, il n’a pas aimé ma cuisine et m’a frappé au visage avec son poing. Il a ensuite glissé et m’a frappé à la mâchoire. Il s’est excusé tout de suite après et m’a dit plusieurs fois qu’il était désolé ». Il vous dit également que les accès de colère de son mari sont fréquents.
Vous dites alors à Amir que son mari n’a pas le droit de lui faire du mal et que ce n’est pas acceptable. Vous lui proposez de l’aide en lui fournissant des informations complémentaires sur les refuges pour hommes, les centres d’aide et les lignes téléphoniques anonymes. Bien que le patient commence à pleurer, il exprime sa réticence à quitter son mari pour le moment, pensant que cette récente crise de violence sera la dernière.
Après lui avoir laissé le temps de se calmer, vous lui demandez s’il accepterait de documenter ses blessures de manière à ce qu’elles soient admissibles devant un tribunal, et de préserver les preuves au cas où il déciderait de signaler l’incident à la police par la suite. Le patient donne son accord et vous commencez la documentation photographique à l’aide d’une balance. Compte tenu de la douleur aiguë et de la suspicion d’intrusion de la dent 11, vous prenez également une empreinte et réalisez un cliché dentaire pour évaluer la béance parodontale.
Pistes de réflexion
(1) Quels sont les indicateurs permettant de suspecter une VD ?
(2) Décrivez les résultats obtenus par le dentiste de M. Rossi dans le dossier médical en utilisant les informations fournies dans cette étude de cas et les informations complémentaires fournies dans les chapitres “Documentation in cases of domestic violence” et comment procéder en dentisterie.
Sources
- Warm Springs Health and Wellness Center Domestic Violence Protocol « Guidelines for Clinical Assessment and Intervention », accessed: 06.12.23
https://www.futureswithoutviolence.org/userfiles/file/HealthCare/ClinicalAssessment.pdf ↩︎ - Ladd M, Seda J. Sexual Assault Evidence Collection. [Updated 2023 Jan 29]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK554497/ ↩︎
- S.I.G.N.A.L. e.V., « Gerichtsfeste Dokumentation und Spurensicherung nach häuslicher und sexueller Gewalt« , Empfehlungen für Arztpraxen und Krankenhäuser in Berlin, 2018, p. 5 ↩︎
- “A National Protocol for Intimate Partner Violence Medical Forensic Examinations”, U.S. Department of Justice Office on Violence Against Women, May 2023, p. 71, accessed 26.11.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - S.I.G.N.A.L. e.V., „Gerichtsfeste Dokumentation und Spurensicherung nach häuslicher und sexueller Gewalt“, Empfehlungen für Arztpraxen und Krankenhäuser in Berlin, 2018, p. 5
https://www.signal-intervention.de/sites/default/files/2020-04/Infothek_Empfehlungen_Doku_2018_0.pdf ↩︎ - S.I.G.N.A.L. e.V., « Gerichtsfeste Dokumentation und Spurensicherung nach häuslicher und sexueller Gewalt« , Empfehlungen für Arztpraxen und Krankenhäuser in Berlin, 2018, p. 5
https://www.signal-intervention.de/sites/default/files/2020-04/Infothek_Empfehlungen_Doku_2018_0.pdf ↩︎ - « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, accessed 3.12.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - Curry, M. A., Renker, P., Robinson-Whelen, S., Hughes, R. B., Swank, P., Oschwald, M., & Powers, L. E. (2011). Facilitators and barriers to disclosing abuse among women with disabilities. Violence and victims, 26(4), 430–444.
https://doi.org/10.1891/0886-6708.26.4.430 ↩︎ - S.I.G.N.A.L. e.V., « Gerichtsfeste Dokumentation und Spurensicherung nach häuslicher und sexueller Gewalt« , Empfehlungen für Arztpraxen und Krankenhäuser in Berlin, 2018 ↩︎
- Stanford Medicine, Domestic Abuse « Documenting », accessed 1.12.23
https://domesticabuse.stanford.edu/screening/documenting.html ↩︎ - Stanford Medicine, Domestic Abuse “Documenting”, accessed 22.11.23, https://domesticabuse.stanford.edu/screening/documenting.html ↩︎
- DOCUMENTING CLINICAL EVIDENCE OF ABUSE- “FIRST DO NO HARM”
BMC Domestic Violence Program, November 2020, p. 2, accessed 01.12.23.
https://www.bumc.bu.edu/gimcovid/files/2021/01/Abuse-Documentation-Guide-2020.pdf ↩︎ - DOCUMENTING CLINICAL EVIDENCE OF ABUSE- “FIRST DO NO HARM”
BMC Domestic Violence Program, November 2020, p. 2, accessed 01.12.23.
https://www.bumc.bu.edu/gimcovid/files/2021/01/Abuse-Documentation-Guide-2020.pdf ↩︎ - World Health Organization (WHO). (2015). Clinical guidelines for responding to intimate partner violence and sexual violence against women, p. 28. Retrieved from https://www.unodc.org/documents/publications/WHO_RHR_15.24_eng.pdf ↩︎
- World Health Organization (WHO). (2015). Clinical guidelines for responding to intimate partner violence and sexual violence against women, p. 15. Retrieved from https://www.unodc.org/documents/publications/WHO_RHR_15.24_eng.pdf ↩︎
- World Health Organization (WHO). (2015). Clinical guidelines for responding to intimate partner violence and sexual violence against women, p. 27. Retrieved from https://www.unodc.org/documents/publications/WHO_RHR_15.24_eng.pdf ↩︎
- World Health Organization (WHO). (2015). Clinical guidelines for responding to intimate partner violence and sexual violence against women, p. 27. Retrieved from https://www.unodc.org/documents/publications/WHO_RHR_15.24_eng.pdf ↩︎
- World Health Organization (WHO). (2015). Clinical guidelines for responding to intimate partner violence and sexual violence against women, p. 30. Retrieved from https://www.unodc.org/documents/publications/WHO_RHR_15.24_eng.pdf ↩︎
- World Health Organization (WHO). (2015). Clinical guidelines for responding to intimate partner violence and sexual violence against women, p. 30. Retrieved from https://www.unodc.org/documents/publications/WHO_RHR_15.24_eng.pdf ↩︎
- World Health Organization (WHO). (2015). Clinical guidelines for responding to intimate partner violence and sexual violence against women, p. 27. Retrieved from https://www.unodc.org/documents/publications/WHO_RHR_15.24_eng.pdf ↩︎
- « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, p. 44, accessed 22.11.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, p. 65, accessed 22.11.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, p. 77, accessed 20.11.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, p. 77, accessed 20.11.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, p. 86, accessed 20.11.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, p. 86, accessed 21.11.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, accessed 21.11.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, p. 44, accessed 22.11.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - « A National Protocol for Intimate Partner Violence Medical Forensic Examinations », U.S. Department of Justice Office on Violence Against Women, May 2023, p. 99, accessed 23.11.23.
https://www.safeta.org/wp-content/uploads/2023/05/IPVMFEProtocol.pdf ↩︎ - Cecchi, R., Masotti, V., Sassani, M., Sannella, A., Agugiaro, G., Ikeda, T., Pressanto, D. M., Caroppo, E., Schirripa, M. L., Mazza, M., Kondo, T., & De Lellis, P. (2023). Femicide and forensic pathology: Proposal for a shared medico-legal methodology. Legal medicine (Tokyo, Japan), 60, 102170. https://doi.org/10.1016/j.legalmed.2022.102170 ↩︎
- Institut für Qualität im Gesundheitswesen Nordrhein „Notfall- und Informationskoffer: Kinderschutz in der Arztpraxis und Notaufnahme“
https://www.aekno.de/fileadmin/user_upload/aekno/downloads/2023/Kindernotfallkoffer.pdf ↩︎ - Institut für Qualität im Gesundheitswesen Nordrhein „Notfall- und Informationskoffer: Kinderschutz in der Arztpraxis und Notaufnahme“ https://www.aekno.de/fileadmin/user_upload/aekno/downloads/2023/Kindernotfallkoffer.pdf ↩︎
- Institut für Qualität im Gesundheitswesen Nordrhein „Notfall- und Informationskoffer: Kinderschutz in der Arztpraxis und Notaufnahme“ https://www.aekno.de/fileadmin/user_upload/aekno/downloads/2023/Kindernotfallkoffer.pdf ↩︎
- AWMF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften). (2021). AWMF S3(+) Child abuse and neglect guideline: involving Youth Welfare and Education Services (Child Protection Guideline). Retrieved from
https://dgkim.de/wp-content/uploads/2023/07/2021_11_10_langfassung_final_englisch_kkg_update.pdf ↩︎ - Recognize the signs of domestic violence
https://decisionsindentistry.com/article/recognize-the-signs-of-domestic-violence/ ↩︎ - https://www.bzaek.de/recht/haeusliche-gewalt.html ↩︎
- https://www.bzaek.de/fileadmin/PDFs/za/Praev/H%C3%A4usliche_Gewalt/Haeusliche_Gewalt_Umgang_in_Arztpraxen_BundesgesBl01_2016.pdf ↩︎
- https://www.thieme-connect.com/products/ejournals/html/10.1055/s-0031-1280168?casa_token=JWBkNLfYwzEAAAAA:MqkpxJ1eWOHcQ2me1wZDPWL8Di1DyFNz1emomq3d6cqTZYAtwDBxnN0NFI_MJUd1O1Lr3fsCsgqrkQ#N10C8B ↩︎
- https://www.aerztekammer-saarland.de/files/157BE0C16DE/Haeusliche_Gewalt_erkennen_behandeln_dokumentieren_2016.pdf ↩︎




